Ohälsosamt ätande och ätstörningar

Kolla vad de kallade det i Västernorrland?
Min sammanfattning +
Kartläggning
Fas 1: Bekanta dig med patienten och dennes ätstörning
Behandlingen börjar med ett sedvanligt kartläggningssamtal (bedömningssamtal) som manualen rekommenderar tar 1.5 timma. Det samtalet kallas förvirrande nog för session 0 i manualen medan själva behandlingen består av session 1-20.
Fråga patienten om följande 7 saker
- Bakgrund och tidigare familjeförhållanden
”Vad har format dig till den du är?”
- Livssituation (t ex civiltillstånd, yrke)
- Psykisk samsjuklighet
- Ätstörningssymtom (sedan 1-3 månader tillbaka)
”På vilket sätt är ätstörningen ett problem?”
- När symtomen uppstod
”När lade du först märke till att du oroade dig för att gå upp i vikt?”
- Fysisk ohälsa
- Funderingar och frågor om behandlingen
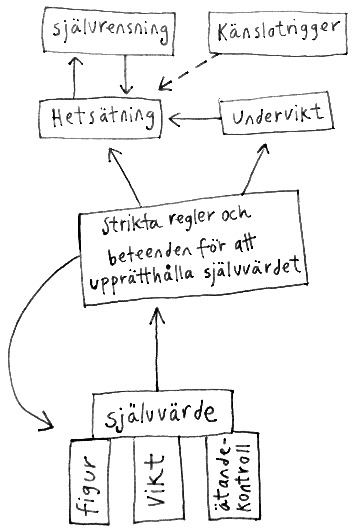
- Skapa tillsammans en ätstörningsmodell för patientens aktuella ätstörningsproblem (se bild nedan).
- Be gärna patienten fylla i ett självskattningsformulär (t ex EDE-Q).
Ge patienten de första hemuppgifterna
- Repetera ätstörningsmodellen. Ett tips är att hen fotograferar witeboardtavlan om ni målat modellen där.
- Självregistrera (se nedan).
Engagera och informera
Fas 1: Vill patienten påbörja behandlingen?
Följande modul påbörjas när kartläggningen är färdig.
Engagera patienten i behandlingen
Anses vara mycket viktigt i början av terapin.
”Vad vill du ha ut av behandlingen?”
- Diskutera patientens motivation inför terapin.
- Beskriv behandlingen i grova drag och fråga vad patienten anser om den.
Informera om behandlingen
- Utgå från ätstörningsmodellen igen och förklara att behandlingen inte riktar sig mot alla delar i modellen, utan på bärande delar av ätstörningen (främst att ens självvärde baseras på figur, vikt eller ätandekontroll).
Metafor: Behandlingen riktar sig mot korten längst ner i korthuset som håller uppe ätstörningen (av den anledningen har Manualguiden vänt ätstörningsmodellen upp-och-ner).
- Fråga vad patienten vet om ätstörningar och dess negativa konsekvenser.
- Berätta om ätstörningens negativa konsekvenser om patienten verkar ha kunskapsluckor (länk till material om negativa konsekvenser av ätstörning).
”Skulle det vara OK om jag berättade lite mer om hur undervikt påverkar hälsan?”
- Patienten får gärna involvera en nära anhörig i behandlingen som kan delta på någon session.
Veckovis vägning
Fas 1: följ vikten
Introducera veckovis vägning i början av terapin. Patienten väger sig på mottagningen i början av varje session och ombeds att inte väga sig mellan sessionerna.
Rational
- Vägningen ger ett objektivt mått på patientens viktförändring under terapin. Det är särskilt hjälpsamt nu när patienten börjat förändra sitt ätande (t ex genom regelbundet ätande).
- Behandlaren kan hjälpa patienten att korrigera eventuella felaktiga tankar om vägande och vikt. Exempelvis att överskatta sin vikt och agera därefter genom att banta.
- Om patienten inte väger sig mellan sessionerna kan hen bli mindre upptagen av vikt och vägning.
- Om patienten inte väger sig alls (undvikande) innebär vägandet en chans att bevisa eller motbevisa hens antaganden om sin vikt.
- Endast en mätning räcker inte för att dra slutsatser om sin viktförändring. Men behöver fler mättillfällen över längre tid.
Förklara hur vikten, som pulsen, kan pendla under dagen och hur högfrekvent vägning därför kan skapa felaktiga tankar om att vikten är på väg upp eller ner. Om pat tänker att vikten ökar eller är densamma (linje 1 och 2) kan vägningen därför orsaka ätstörda beteenden. Om pat däremot tänker att vikten minskar (linje 3) kan hen bli förstärkt i sina ätstörda beteenden. I båda fallen leder alltså vägandet till mer ätstörda beteenden. Illustrera gärna detta på tavlan (se bild nedan).
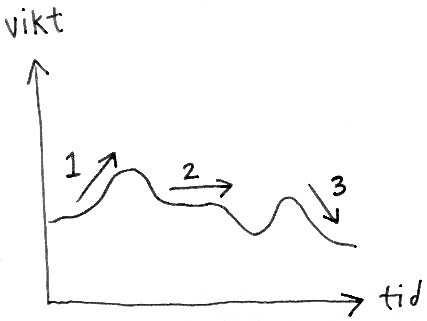
OBS! Om patienten har en BMI under 17.5 bör den längre behandlingen levereras (40 sessioner). Då rekommenderas man ses två gånger/vecka i början av behandlingen, och patienten bör väga sig båda sessionerna.
Självregistrering
Fas 1: gör det omedvetna medvetet
Självregistrering och veckovis vägning (se nedan) är de två första ingredienserna i behandlingen. Självregistreringen anses vara en obligatorisk och viktig del i behandlingen.
Ge rational för självregistrering
- En förutsättning för att arbeta med ätstörningen är att förstå den på djupet. Målet med självregistreringen är att få en objektiv, gemensam bild av patientens faktiska ätande och tankar, känslor och beteenden runtomkring.
- Hjälper hjälparen att se om patienten äter enligt rekommendationer eller inte.
- Om patienten är mer medveten om vad som händer i realtid kan hen bli mer fri att handla konstruktivt i sin vardag.
- Målet är att patienten ska bli expert på sin ätstörning.
- Patienten behöver bli expert på sin ätstörning.
Be patienten att självregistrera
Patientmaterial för självregistrering.
Regelbundet ätande
Fas 1: etablera goda vanor
Målet är att patienten ska äta regelbundet. Anses vara en viktig del av arbetet med ätstörningar och beskrivs som en obligatorisk ingrediens i behandlingen. Oregelbundet ätande är ett vanligt problem som kan leda till undervikt eller hetsätning.
Rekommendationen är att äta tre måltider och två-tre mellanmål eller snack per dag. Exempelvis: frukost, lunch, mellanmål, kvällsmat, kvällssnack.
- Patienten bör skapa och följa en plan varje dag för vad som ska ätas under dagen. Det kan också göra att de tänker mindre på vad de ska äta, vilket är en vanlig upptagenhet. Planen kan göras varje morgon och kan skrivas in i självregistreringen. Planerandet är extra viktigt om patienten ska vistas i situationer där hen riskerar att äta ätstört (t ex fester med mycket mat).
- Förändra när patienten äter, inte vad hen äter. Sitt på händerna – arbetet med att ändra på vad patienten äter kommer senare.
- Patienten bör äta oavsett situation eller känsla vid tillfällen för det planerade ätandet. Patienten bör inte låta hunger- eller ”mättnadskänslor” avgöra vad de äter.
- De bör äta normalstora portioner (ungefär som deras omgivning äter).
- Patienten bör äta som sällskapet äter och vid samma tider (såvida inte sällskapet äter alltför oregelbundet).
Om patienten äter utanför de planerade målen kan hen testa följande:
- Ägna sig åt aktiviteter (distraktioner) som är svårförenliga med ätande, t ex prata i telefon eller duscha. Ni kan göra en lista tillsammans med aktiviteter som patienten kan ägna sig åt.
- Fokusera på suget att äta och erkänna att det inte är en känsla som man måste agera på. Det kan kallas att ”surfa på suget”.
Adressera avvikande ätstil (vid behov)
Om patientens ätstil är uppenbart avvikande kan ni behöva prata om den. Exempelvis om patienten äter ståendes, äter extremt snabbt eller äter direkt ur förpackningar. Observera att en avvikande ätstil sällan är central i ätstörningen.
Ge vid behov följande råd efter att du frågat om lov
- Låt matstunden ha en början och ett slut.
- Ät sittandes.
- Ät i ett genomsnittligt tempo.
- Kombinera helst inte ätandet med andra aktiviteter som TV eftersom det kan leda till överkonsumtion.
- Undvik att peta i maten eftersom det kan handla om att man lurar sig själv att man ätit eller att man inte ätit just för att man petat i maten.
Mättnadskänslor
Fas 1: vad innebär ”mätt” för dig?
Arbeta med mättnadskänslor om de vidmakthåller ätstörningen, vilket brukar vara fallet. Exempelvis om mättnadskänslan triggar kompensatoriska beteenden (t ex att fastna) eller figur-checking (t ex att klämma på sin mage och jämföra den med andras).
Berätta om mättnadskänslor
- Förklara att ”mätt” betyder olika saker för olika personer. Fråga vad patienten menar med mätt.
- Förklara att mättnadskänslor brukar minska när man börjar äta mer regelbundet.
Mätt kan innebära följande
- En fysisk känsla av att magen är full. Förklara att det finns risker med att låta känslor styra ätandet eftersom dessa kan vara rubbade hos personer med ätstörningar. Det är bättre att äta enligt rutiner (interventionen för det är “regelbundet ätande”).
- Att tänka att man är mätt och att man ätit för mycket (även om man inte har det). Berätta för patienten hur mycket man de facto behöver äta per dag (2000 kalorier för kvinnor, 2200 för män).
- Att tro/se att magen buktar ut och att därav sluta sig till att man är mätt. Förklara att det är en tankefälla där en tolkning bestämmer vad man “känner”. Poängen kan göras genom att diskutera om patienten kan se på andras magar huruvida de är mätta.
- Att kläderna sitter tight. Förklara att kroppen/magen kan variera något i storlek under dagen och att det inte är samma sak som att man blivit tjock. Det kan också vara så att patienten har för små kläder som stramar mot kroppen, vilket gör att små kroppsförändringar märks som annars hade passerat obemärkt.
- Känna sig tjock. Det adresseras senare i terapin, se “tjockkänslor” nedan. Men redan tidigt i terapin kan det ändå vara hjälpsamt att kort skilja mellan att vara tjock och att känna sig tjock. En parallell kan vara om patienten har någon vän som känner sig ful men som anses vara snygg.
Självrensning och överdriven träning
Fas 1: bryt ätstörda ovanor
Adressera och självrensning och överdriven träning om den är icke-kompensatorisk, dvs om den är vanemässig snarare än att den sporadiskt följer på ett brott mot en matregel eller (upplevd) hetsätning. Om självrensning och överdriven träning är kompensatorisk bör den i första hand adresseras genom andra interventioner, t ex regelbundet ätande.
Adressera självrensning (vid behov)
Adressera icke-kompensatorisk självrensning om den vidmakthåller ätstörningen. Självrensning är att ”kompensera” för energiintag genom laxering, kräkning, bantning, etc.
Förmedla att självrensning är ineffektivt
Gör det oavsett om självrensningen är kompensatorisk eller icke-kompensatorisk.
- Förklara att självrensning inte eliminerar allt man ätit (vilket patienter ofta tror). En metafor är att det inte går att vrida ur allt vatten ur en trasa, hur hårt man än anstränger sig – magen/trasan suger upp mycket och snabbt.
Ta reda på självrensningens funktion
”Folk tränar av olika anledningar. Vad motiverar dig att träna?”
- Kompensatorisk självrensning: att försöka göra sig av med den energi de fått i sig. OBS: Kompensatorisk självrensning behöver sannolikt inte adresseras i behandlingen eftersom den adresseras av andra interventioner. Om en patient exempelvis laxerar efter en hetsätning är det bättre att adressera detta genom regelbundet ätande för att minska eposider av hetsätning.
- Icke-kompensatorisk självrensning: att vanemässigt banta eller gå på diet. Påverkas inte lika mycket av vad man ätit utan är mer vanemässigt. Icke-kompensatorisk självrensning behöver i regel adresseras i terapin genom exempelvis beteendeexperiment eller regelbundet ätande.
Överdriven träning (vid behov)
Adressera icke-kompensatorisk överdriven träning om den vidmakthåller ätstörningen.
Ta reda på träningens funktion
Som med självrensning kan funktionen vara antingen kompensatorisk eller icke-kompensatorisk.
- Kompensatorisk träning: behöver ej adresseras i terapin eftersom den sannolikt beror på upplevt överätande eller faktiskt överätande. Kompensatorisk träning brukar minska när patienten får kontroll på ätandet och är mindre upptagen av vikt och kropp.
- Icke-kompensatorisk träning: träning som inte är tydligt kopplad till matintag utan som är mer vanemässig. Exempelvis att gå en power walk varje kväll i 30 minuter. Icke-kompensatorisk träning kan också vara ett sätt att reglera känslor. Du kan motivera patienten genom att säga att tiden som läggs på träning kunde ha lagts på annat, som socialt umgänge.
Notera att manualen inte avråder från träning generellt, inte ens för underviktiga patienter.
Utvärdera och planera
Fas 2: hur går vi vidare?
Fas 2 är en övergångsfas på 1-2 sessioner som börjar med att fas 1 utvärderas. Därefter planerar ni för vilka vidmakthållandefaktorer som ska adresseras i fas 3.
Gör följande
- Utvärdera vilka framsteg patienten gjort hittills.
- Identifiera vad som kan ha förhindrat framsteg.
Det är viktigt att eventuell icke-framgång erkänns och att ni hittar en förklaring till den. Exempelvis kan depression eller förnekelse vara hinder.
- Gå igenom ätstörningsmodellen igen, som förklarar vidmakthållandet av ätstörningen. Justera den om nya saker framkommit.
- Avgör om ni ska använda ”fokuserad CBT-E” (20 sessioner) eller den breda varianten (40 sessioner).
Den breda varianter är framtagen för patienter med BMI mellan 15-17.5. (Manualguiden redovisar fokuserad CBT-E, alltså varianten med 20 sessioner.)
- Bestäm tillsammans vilka vidmakthållandefaktorer som ska adresseras i fas 3 (se nedan).
Följande vidmakthållandefaktorer kan behöva adresseras
- Övervärdering av figur och vikt.
- Övervärdering av ätandekontroll (snarare än ett fokus på figur och vikt).
- Vad-regler (regelstyrt ätande). Handlar om olika regler för vad som (inte) får ätas.
- Mängd-regler (regelstyrt ätande). Handlar om hur mycket som (inte) får ätas.
- Underätande och undervikt.
- Känslotriggade ätstörningsbeteenden.
Prioritera vidmakthållandefaktorerna
Hur bör vidmakthållandefaktorerna prioriteras?
- Om patienten är underviktig ska detta prioriteras eftersom undervikt är farligt (gränsen för undervikt går vid <19 BMI).
- Om det finns en övervärdering av figur, vikt eller ätandekontroll (vilket manualen säger att det i princip alltid gör) bör fas tre inledas med att angripa det då det tar relativt lång tid att arbeta med det.
- Regelstyrt ätande och undervikt kan ni arbeta med parallellt. Undervikt adresseras i modulen ”underätande och undervikt”.
- Problemlösning och känslohantering påbörjas ca 1-2 veckor efter att arbetet med regelstyrt ätande eller undervikt påbörjats. Ett undantag är dock om problem med känslotriggade ätstörningsbeteenden dominerar sjukdomsbilden. Då kan man byta plats på interventionerna: dsv att låta arbetet med problemlösning och känslohantering komma före arbetet med regelstyrt ätande eller undervikt.
CHECKPOINT!
- Det är tydligt för er vilka vidmakthållandefaktorer som ska adresseras i fas 3 och varför.
Övervärdering: identifiering & konsekvenser
Fas 3: hur blir livet av övervärderingen? (1 av 6)
Följande modul ingår i att adressera patientens övervärdering av figur, vikt eller ätandekontroll.
Övervärdering av figur, vikt eller ätandekontroll är ett centralt problem vid ätstörningar som alltid bör adresseras. Patienten övervärderar sin figur, vikt eller ätandekontroll på bekostnad av andra livsområden som behöver vidgas genom beteendeaktivering. När arbetet med övervärdering har introducerats ska det vara en permanent punkt på agendan. (OBS: det handlar inte om att genomföra ett värderingsarbete à la ACT.)
Notera att det finns patienter som övervärderar ätandekontroll per se, utan att ätandekontrollen är ett medel för att påverka vikt och figur. De har många, strikta och detaljerade matregler (t ex väger sin mat, räknar kalorier). De ägnar sig ofta inte åt figur-checking, utan snarare åt mat-checking (t ex räknar kalorier i matvaror). Sådan mat-checking bör undvikas helt. Ätandekontroll adresseras även i modulen ”regelstyrt ätande”.
1 a) Identifiera övervärderingen
- Berätta om självvärde: alla hänger upp sitt självvärde på något (t ex föräldra- eller yrkesrollen) och att måendet påverkas av hur det går i dessa domäner. Det är oproblematiskt i sig.
- Lista de områden som patienten för närvarande baserar sitt självvärde på. Om patienten själv inte nämner figur, vikt eller ätandekontroll bör behandlaren fråga om dessa områden. Var noga med att patienten inte väljer områden hen önskar eller anser att hen borde basera sitt självvärde på.
- Återkoppla gärna till ätstörningsmodellen (se under kartläggning) för att illustrera vad självvärdet baseras på.
- Rangordna områdena utifrån i vilken utsträckning de påverkar självvärdet. En ledtråd är hur mycket ens mående påverkas när det går ”dåligt” i området.
- Gör gärna ett pajdiagram av områdena.
- Fråga om patientens reaktion när hen ser diagrammet.
- Normalisera: ”det är vanligt att det fungerar så här om man har en ätstörning” och säg att det går att ändra på övervärderingen.
- Ge i hemuppgift att patienten får fundera på om pajdiagrammet stämmer. Nästa session kan ni justera diagrammet.
1 b) Identifiera övervärderingens konsekvenser
- Fråga vad hen tror konsekvenserna blir av hens nuvarande schema för självvärde. Vid behov, betona att ätstörningen sannolikt vidmakthålls.
- Berätta om riskerna med att ha dominerande ”tårtbitar” – att ha alla ”självvärdeägg i samma korg”. En liknelse är idrottsstjärnan som baserar allt självvärde på prestation men som skadar sig och inte kan idrotta längre.
- Berätta om hur dominerande områden minskar andra områden som kan vara källor till glädje (överskott av ätstörda beteenden implicerar underskott på andra beteenden). Du kan t ex fråga vad patienten tror hen som gammal kommer att kunna se tillbaka på med glädje (t ex sociala relationer snarare än en platt mage).
- Berätta om hur svårt det är att försöka kontrollera sin figur, vikt och ätande eftersom; a) ätandet och vikten styrs av fysiologiska faktorer, b) det alltid finns människor som verkar mer ”attraktiva”, c) kontrollen leder till skadliga beteenden som svält, hetsätning, osv, som försämrar ens dagliga fungerande och vidmakthåller ätstörningen.
- Skapa gärna en modell som utgår från patientens pajdiagram och som betonar vidmakthållande (se gärna sida 101 i manualen för exempel). Exempel: 1) Den som baserar sitt självvärde på sin vikt kommer sannolikt att lägga mkt tid på viktkontroll (banta, träna, osv). Därmed kan hen inte lägga tid på andra livsområden där självvärdet handlar mindre om prestation. Ätstörningen vidmakthålls genom att andra livsområden marginaliseras. 2) Den som baserar sitt självvärde på en slank figur kommer att checka figuren regelbundet. Det leder ofta till missnöje, vilket hanteras genom ätstörda beteenden (t ex att banta), varpå ätstörningen vidmakthålls.
Hemuppgift
- Du kan bjuda patientmaterial där hen får beskriva vad hens aktuella självvärde baseras på och vad hen vill att självvärdet ska baseras på.
Övervärdering: öka sunt värderad aktivitet
Fas 3: vad vill patienten göra mer av? (2 av 6)
Följande modul ingår i att adressera patientens övervärdering av figur, vikt eller ätandekontroll.
När ni identifierat patientens aktuella övervärdering och dess konsekvenser är nästa steg att öka aktivitet som baseras på icke-ätstörda värderingar.
- Ge rational. Exempelvis: ”genom att öka andra tårtbitars storlek så krymper dina ätstörda tårtbitar”.
- Hitta nya aktiviteter. Exempelvis saker pat gjorde innan ätstörningen. Brainstorming kan användas.
”Om vi leker med tanken på att ditt självvärde hade baserats på annat än vikten, vad hade du gjort mer av en vanlig vecka?”
- Kom överens om 2-3 görbara aktiviteter. Gärna sociala aktiviteter (det blir ofta naturligt förstärkande + ger träning i sociala färdigheter) och som kan upprepas (t ex fika, promenera, bada). Aktiviteterna kan ändras under terapins gång.
- Stöd patienten i att utföra aktiviteterna. Patienten kan skriva in aktiviteten på förhand i sin självregistrering/matschema.
- Förekom eventuella hinder med aktiveringen.
- Utvärdera aktiviteterna i början av varje session.
- Hjälp patienten med problemlösning vid behov.
Hemuppgift
- Du kan bjuda patientmaterial där hen kan läsa om vilka konsekvenser det kan få om man baserar sitt självvärde på vikt, figur och ätandekontroll. I materialet ingår det även att hen kan börja ägna sig åt nya aktiviteter som inte syftar till att upprättahålla ett självvärde som baseras på vikt, figur och ätandekontroll (en slags beteendeaktivering).
Övervärdering: figur-checking
Fas 3: hur ser patienten på sin kropp? (3 av 6)
Följande modul ingår (vid behov) i att adressera patientens övervärdering av figur, vikt eller ätandekontroll.
3. Adressera figur-checking (vid behov)
I den här modulen adresseras övervärderandet av figuren. Figur-checking innebär att granska sin figur (kan översättas till kroppsscanning eller annat ord som resonerar med patienten). Det kan behöva adresseras om det vidmakthåller en upptagenhet av figuren eller om undvikandet därav vidmakthåller felaktiga tankar om figuren. Man kan säga att figur-checking innebär att patienten verifierar men aldrig försöka falsifiera sin (negativa) kroppsuppfattning.
Psykoeducera om figur-checking
- Förklara att varje gång man checkar sin figur så göder man upptagenheten av sin figur.
Genom att minska mängden checking kan man minska upptagenheten. Det handlar om att bete sig som om ens figur inte är viktig.
- Alla checkar kroppen men de med ätstörning gör det oftare och mer automatiskt.
- Checkingen vidmakthåller ofta ett missnöje med kroppen.
- En del med ätstörning undviker att se på sin kropp eller undviker att andra ska se den.
Dessa patienter har ofta ägnat sig åt checking tidigare men gick över till undvikande. Undvikanden kan ta sig många olika uttryck, som att undvika speglar, bära stora kläder, ha armarna i kors, undvika att bli fotograferad. Undvikandet gör att pat inte får någon korrekt feedback på sitt faktiska utseende, vilket kan vidmakthålla felaktiga tankar om utseendet. Figur-checking och undvikande därav kan samexistera. Pat kan tex undvika att titta på sina lår men titta på sin mage ofta, eller växla mellan att ägna sig åt undvikande respektive checking av olika kroppsdelar.
- Notera gärna att jämförandet med andra är ett slags figur-checking (se nedan).
Uppmuntra patienten att självregistrera figur-checking
- Förklara värdet med att bli mer medveten om sin figur-checking för att förstå och förändra den. Ofta är den vanligare än vad man tror och vidmakthåller därmed ätstörningen ”i det dolda”.
- Det kan vara stressande att registrera figur-checking så be pat göra detta endast under två dagar till att börja med.
- Be patienten registrera all slags figur-checking, även om den är väldigt frekvent.
- Validera patientens eventuella obehag i och med registreringen.
- Följande bör registreras: 1) vad de gör (konkreta beteenden), 2) hur länge de gör det, och 3) vilka tankar och känslor de har under och efter checkingen.
Omstrukturera checkingen
När patienten är medveten om sin figur-checking kan du arbeta med att omstrukturera tankarna som driver den. Använd gärna följande frågor:
- Vad försöker du ta reda på när du checkar figuren?
Ibland vet patienter inte vad syftet är. Förklara att granskningen kan förstora upp ”defekter” vilket gör att de får en skev bild av sig själva. Man kan även behöva förklara att det är normalt att magen putar ut.
Patienten kan vilja checka figuren för att se om figuren eller vikten förändras. Förklara isf att det är vanskligt att jämföra spegelbilder från olika tidpunkter på dagen (det skulle kräva fotografiskt minne). Spegeln säger mer om hur patienten ser på sin kropp än om hur deras kropp ser ut.
Förklara också att det är normalt att magens utseende ändras under dagen – det innebär inte att vikten förändrats eller att förändringen är synlig för andra (en analogi är grafen under ”veckovis vägning” som visar hur vikten varierar naturligt under dagen).
- Mår bättre när du checkat figuren?
Oftast är svaret nej. För underviktiga patienter kan det dock fungera som en återförsäkran som påminner dem om hur smala de är. Samtidigt brukar dock återförsäkran förstärka upptagenheten av figuren.
- Kan du se på andra personer om de ätit?
Förklara att de bara kan veta om vikten förändrats om de väger sig över längre tid (se sida 63 i manualen).
- Mår bättre när du checkat figuren?
Oftast är svaret nej. För underviktiga patienter kan det dock fungera som en återförsäkran som påminner dem om hur smala de är. Samtidigt brukar dock återförsäkran förstärka upptagenheten av figuren.
- Tror du att checkingen har negativa konsekvenser?
Förklara att checking ofta fokuserar på illa omtyckta kroppsdelar vilket förstärker upptagenheten av figuren och hur viktig den är på bekostnad av andra tårtbitar. Fråga gärna om patienten tittar på kroppsdelar hen är nöjd med. Svaret blir nästan alltid nej, vilket kan illustrera hur skev granskningen är.
Förklara att ”som du frågar får du svar”. Det går alltid att hitta ”fel” på sin kropp, det anser nog alla. Precis som en journalist alltid kan hitta ett fel hos en politiker. Granskningen av ens kropp kan leda till upptäckten av ”fel” som man annars inte hade brytt sig om, men när man väl upptäckt dem är de svåra att ignorera.
Förklara att granskningen förstorar upp ”defekter”. En analogi är att spindelfobiker anser att spindlar är större än vad de faktiskt är. Det handlar om att man fokuserar endast på spindeln och inte på omgivningen – vilket kan ge ett skevt intryck av spindelns storlek eftersom man saknar referenspunkter.
Genomför beteendeexperiment
Designa gärna beteendeexperiment som testar patientens problematiska tankar om sin figur.
- Ett experiment är ”repet” där patienten får måtta på ett rep hur bred deras kropp är (t ex runt magen eller runt låren). Sedan drar man repet runt kroppsdelen för att se den faktiska längden.
- Ett ennat experiment är ”nålsögat” där patienter som tänker att de är för tjocka för att t ex åka hiss eller stå bakom en dörr får testa att göra just det.
Adressera jämförandet med andra (vid behov)
Att jämföra sig med andras kroppar kan vara en slags figur-checking och kan därför vidmakthålla ätstörningen.
Målet är att minska jämförandets frekvens, att öka medvetenheten om sina bias, att bredda ens uppmärksamhet till att rymma mer än utseende (t ex andras skor eller humor) och att göra patienten medveten om mångfalden hos människors utseende.
Berätta om selektivt jämförande med andra
- Berätta att checking av andras kroppar innebär att man jämför dem med sig själv, vilket innebär att varje jämförande fokuserar på det man är missnöjd med hos sig själv.
- Likna gärna jämförandet med selektiv uppmärksamhet/konfirmationsbias – glasögon som är inställda på att hitta ”brister” hos sig själv i relation till andra.
- Hjälp patienten att se att om man genom jämförelsen hittar bevis för att (exempelvis) vara tjock så är det logiskt att vilja banta [normalisera], vilket kommer vidmakthålla ätstörningen [framhäv jämförandes kostnad].
Hjälp patienten att se sitt selektiva jämförande
- Uppmuntra gärna patienten att registrera sitt jämförande som hemuppgift.
- Hjälp patienten att se hur selektiv hen är i sitt jämförande.
Exempel på frågor för att medvetandegöra selektivt jämförande
- Vem jämförde du dig med? (Ofta är det någon som är yngre och därmed naturligt slankare.)
- Hur valdes personen?
- Är personen representativ för din ålder, ditt kön eller tillhör den en subgrupp (t ex fotomodell)?
Förklara vid behov att personer i media är icke-representativa och att deras utseende kan vara manipulerat. Förklara också att det knappast går att granska andra såsom man granskar sig själv, varför jämförandet blir ”orättvist”. Exempelvis så ser man inte andras lår ovanifrån när man sitter ner (låren kan se tjockare ut när de trycks mot stolen).
- Vad granskades och på vilket sätt?
- Problematisera gärna endimensionaliteten i jämförandet (t ex att alltid jämföra magen) istället för fler dimensioner, t ex intelligens, charm, personlighet, osv.
Designa hemuppgifter för att göra jämförandet mindre selektivt
Exempel på hemuppgifter
- ”Forskaren”: Be patienten granska och jämföra sig med var tredje person i sin ålder och av samma kön (istället för med de snyggaste personerna på skolan).
- ”Journalisten”: Be patienten granska någons kropp (t ex i ett omklädningsrum) som är i ungefär samma ålder och som patienten tycker är attraktiv. Patienten ska granska de kroppsdelar som den är mest missnöjd med hos sig själv. Ju längre granskning desto bättre. Hjälp patienten se att ”du ser det du letar efter”, dvs att även attraktiva personer har ”skavanker”, t ex celluliter eller dallrande fett bara man granskar personen lika kritiskt som man granskar sig själv.
Hjälp patienten att se jämförandets kostnad
Hjälp patienten att kritisera jämförandet snarare än sin kropp. Exempel på frågor:
- Hur mår du av allt jämförande?
- Tycker du att du är snäll/rättvis mot dig själv?
- Vad hade du sagt till din vän NN om hon jämförde på samma sätt?
- Tycker du att jämförandet är en bra användning av din tid?
Övervärdering: tjockkänslor
Fas 3: adressera tjockkänslor (4 av 6)
Följande modul ingår (vid behov) i att adressera patientens övervärdering av figur, vikt eller ätandekontroll.
4. Tjockkänslor (vid behov)
Patienter brukar likställa ”tjockkänslor” med att vara tjock, oavsett faktisk vikt eller figur. Det kan alltså vidmakthålla ätstörningen såtillvida att patienten exempelvis begränsar sitt matintag eftersom hen tror att hen är överviktig.
Arbeta med tjockkänslor i sju steg
1) Undersök om pat känner sig tjock ibland och fråga om känslan isf är ett problem. Förklara att det är bra att utforska den känslan men förklara att ”tjock” inte är en känsla.
2) Hjälp patienten att skilja mellan tankar/tolkningar (tjock) och känslor (t ex rädsla). Framhåll de negativa konsekvenserna av beteenden som bottnar i felaktiga tolkningar. En metafor kan vara att om man tolkar någons sänkta ögonbryn som fientlighet så kanske man blir defensiv även om personen bara var koncentrerad.
3) Berätta om ”tjockkänslor”.
Förklara att ”tjockkänslan” kan maskera andra känslor (t ex ledsenhet, skam) och att det är viktigt att inte likställa tjockkänslan med att de facto vara tjock. Det kan illustreras genom att förklara att mycket smala personer kan känna sig tjocka och att vissa stora personer inte känner sig tjocka.
Fråga pat om tjockkänslan varierar under dagen. Så brukar det vara. Det visar isf hur subjektiv känslan är eftersom den faktiska vikten är stabil under dagen (se bild nedan).

4) Be patienten registrera när de upplever intensiva tjockkänslor (inte varje gång de har tjockkänslor eftersom det sannolikt är mkt frekvent). Pat ska även registrera vad i situationen som triggade tjockkänslan, vad de tänkte och vad de kände (utöver “tjockkänslan”).
5) Nästa session, gå igenom registreringen och undersök situationen och eventuella känslor som tjockkänslan maskerade. Ge pat i ny hemuppgift att ännu en gång registrera triggers i kontexten och maskerade känslor i större detalj. Målet är att patienten ska bli skicklig på att identifiera triggers för tjockkänslor och maskerade känslor därunder.
6) Få patienten att i närvaron av tjockkänslor fråga sig själv: ”vilka känslor har jag egentligen nu och varför?”
7) Hjälp patienten att se att det är hens tolkningar av kroppsliga sensationer som är problemet. Pat kan behöva träna sig på att identifiera sensationerna och att sätta rätt ”etikett” på dem.
TIPS! Forskning visar att personer med ätstörning har låg central koherens (på gruppnivå), vilket innebär att de kan ha ett gott detaljsinne men ha svårare att se helheten. Det kan påverka hur de ser på sina kroppar.
Övervärdering: dess uppkomst
Fas 3: hur uppkom övervärderingen? (5 av 6)
Följande modul ingår i att adressera patientens övervärdering av figur, vikt eller ätandekontroll.
5. Övervärderings uppkomst
Målet är att förstå hur övervärderingen kom till stånd. Det kan vara en större punkt på agendan under en hel session, samt följas upp under kommande session genom att fråga om patienten funderat vidare på övervärderingens uppkomst.
Det kan vara validerande och normaliserande för patienten att förstå att ätstörningen varit funktionell vid någon tidpunkt i livet även om den inte är det längre. Exempelvis kanske ätstörningen gjorde att man fick omgivningens omsorg eller att man fick en känsla av kontroll. En metafor kan vara att patienten haft en hammare som löst vissa problem vid en viss tidpunkt i livet men att hammaren slutat fungera. Patienten hammrar fastän en skruvmejsel hade varit rätt verktyg.
Samskapa en berättelse om hur övervärderingen kom till stånd
- Utforska tillsammans patientens upplevelse av hur övervärderingen kom till stånd och vilken funktion den hade (t ex gav bekräftelse eller att föräldrarnas oro för ätstörningen tolkades som omtanke).
- Fråga gärna om kontexten (t ex familjen, vännerna, media) omkring patienten när övervärderingen uppstod.
- Validera ätstörningens historiska funktion.
Övervärdering: ätstörningsinställningen
Fas 3: måste ätstörningsrösten bestämma? (6 av 6)
Följande modul ingår i att adressera patientens övervärdering av figur, vikt eller ätandekontroll.
6. Ätstörningsinställningen
Ätstörningsinställningen är som en spellista som aktiveras i vissa situationer och som gör att man handlar och tänker ätstört. Målet är 1) att patienten tränar sig i att notera när spellistan aktiveras och 2) att träna sig på att stänga av den.
Interventionen bör komma senare i behandlingen när patienten, kanske för första gången på länge, upplevt att det finns tillfällen när spellistan inte är aktiv.
Berätta om ätstörningsinställningen
- Likna gärna ätstörningen vid en spellista som kan aktiveras utan att man märker det.
- Patienten behöver lära sig vilken låt som är först på spellistan så att hen snabbt kan stänga av den.
- Fråga hur patienten lägger märke till att ätstörningsspellistan är aktiverad.
- Förklara att om patienten vet vad spellistan aktiverar (t ex regelstyrt ätande) så kan hen använda det som ett tecken på att spellistan aktiverats för att snabbt kunna stoppa spellistan.
Diskutera hur spellistan kan förändra tankar och beteenden
- Fråga gärna patienten hur hen själv noterar att spellistan aktiverats.
Vanliga tecken på att spellistan aktiverats
- Filtrering: inre och yttre intryck filtreras på ett snedvridet (biased) sätt. Exempelvis att endast notera smala personer eller att ignorera hunger.
- Feltolkningar: exempelvis att tolka ledsenhet som tjockhet eller att tolka en viktåtergång på 0.5 kg som att vikten skenar.
- Beteendeförändringar: exempelvis regelstyrt ätande (t ex att man försöker banta).
Uppmuntra vaksamhet på spellistan
- Låt gärna patienten skriva ner vad som brukar aktivera spellistan (triggers).
Utgå gärna från ett nyligt ”bakslag” för att identifiera vad som aktiverade spellistan.
- Låt gärna patienten skriva ner vad som tyder på att spellistan aktiverats, vilka som är ”de första låtarna”.
- Hjälp patienten att stänga av spellistan så snabbt som möjligt när den aktiverats.
- Validera att det sannolikt kommer att kännas utmanande att stoppa spellistan när den aktiverats.
Följande knep kan hjälpa patienten att stänga av spellistan
- Att inte agera på spellistan. En tumregel kan vara att göra det motsatta som inställningen påbjuder (opposite action). “Om spelllistan spelar disco så kan du dansa vals”.
- Att engagera sig i distraherande sociala aktiviteter. Exempelvis att ringa en förälder istället för att räkna kalorier.
Regelstyrt ätande
Fas 3: vilken lagtext bär du på?
Obs! Enligt ätstörningsmodellen så motiveras regelstyrt ätande av en övervärdering av figur, vikt eller ätandekontroll. Alltså har arbetet med regelstyrt ätande påbörjats så snart övervärderingen adresserats (förra modulen). I den här modulen konfronteras reglerna på ett direkt sätt, vilket bör ske några sessioner efter att arbetet med övervärderingen påbörjats.
Målet är att destabilisera patientens matregler genom kognitiv omstrukturering eller beteendeexperiment. Den första psykoedukationen om regler kan ta en hel session. Därefter bör regelbrytande vara en återkommande punkt på agendan i terapin.
Patienter har ofta regler kring mat, vilket är logiskt eftersom deras självvärde ofta baseras på figur, vikt och ätandekontroll. Reglerna syftar till att behålla sitt självvärde. Reglerna är ofta flera till antalet, rigida, specifika och krävande.
Regler behöver adresseras eftersom de ofta vidmakthåller ätstörningen. Exempelvis vidmakthåller regeln ”jag får äta max 1700 kalorier/dag, annars skenar vikten” en undervikt samtidigt som regelföljandet gör att tanken aldrig motbevisas.
Reglerna kan kategoriseras som
- när-regler
- vad-regler
- mängd-regler
- hur-regler (t ex att inte äta mer än någon annan, inte äta om andra ser på)
- villkorsregler (att endast äta om ett villkor är uppfyllt: t ex att vara hungrig, att ha ”förtjänat” att äta)
Hemuppgift
- Bjud gärna detta patientmaterial för att identifiera regler kring mat och ätande.
OBS!
- Innan regler adresseras bör patienten betrakta reglerna som ett problem. Det görs genom psykoedukation (nedan).
Berätta om regelstyrt ätande och dess konsekvenser
- Utforska tillsammans med patienten de negativa konsekvenserna av reglerna.
Några vanliga konsekvenser är: 1) Ångest inför, under och efter matsituationer där reglerna inte kan följas och skuldkänslor och ånger om reglerna har brutits. 2) Hetsätning eller kompensatoriska beteenden om reglerna bryts. 3) Stört socialt fungerande. Exempelvis om en patient har som regel att inte äta med andra.
- Hjälp patienten (vid behov) att se hur reglerna vidmakthåller ätstörningen.
- Fråga patienten vad det finns för fördelar med att mjuka upp reglerna.
Hjälp patienten vid behov att se de potentiella frihetskänslorna som kan komma vid minskad regelstyrning. Tala till anarkisten inom patienten.
- Förespråka riktlinjer framför regler.
Metafor: Till skillnad från riktlinjer (guidelines) så är regler hårda som spagetti. Det gör att dem lätta att bryta. Då kan man känna sig misslyckad och tänka ”skitsamma, nu kan jag lika gärna hetsäta”. Regler innebär att det bara finns ett korrekt beteende och oändligt med inkorrekta beteenden – bordet är alltså dukat för att patienten ska pendla mellan att gå på ett minfält (följa regeln) och att trampa på en mina (bryta mot regeln och känna sig misslyckad).
Adressera regelstyrt ätande
Designa beteendeexperiment där patienten utforskar konsekvenserna av att bryta mot en regel. Manualen rekommenderar att man börjar med att bryta matundvikande (vad-regler).
- Identifiera en specifik regel och vad som motiverar den. Motivationen handlar oftast om en tänkt aversiv konsekvens av att bryta mot regeln, t ex ”bli tjock” och att regeln syftar till att undkomma konsekvensen.
- Utforska sannolika konsekvenser av att bryta mot regeln. Patienten överskattar ofta riskerna och tänker att historien kommer upprepa sig om de bryter mot regeln, t ex ”om jag äter chips igen så kommer jag börja hetsäta igen”.
- Designa ett beteendeexperiment där patienten bryter mot regeln. Beteendeexperimentet kan vara en hemuppgift.
- Efter beteendeexperimentet utforskar ni negativa och positiva konsekvenser av regelbrottet.
- Hjälp patienten att göra regelbrytandet till en vana fram tills att regelbrottet inte längre är kännbart för patienten.
Hemuppgift
- Använd gärna detta patientmaterial där patienten får hjälp att på ett systematiskt sätt utmana olika regler.
TIPS!
- Om det verkligen inte går att bryta mot en regel mellan sessionerna kan patienten äta tillsammans med behandlaren under sessionen.
- Vid arbete med matundvikande är ett tips att börja att äta små mängder av maten (en liknelse är att man börjar exponera underst i ångesthierarkin).
Problemlösning och känslohantering
Fas 3: vilka problem eller känslor behöver hanteras?
Om det finns problem att lösa: träna på att lösa dem. Om det därefter finns känslor som behöver hanteras: träna på att hantera dem. Hjälp patienten att laga vattenläckan (problemlös) istället för att ta fram moppen (ätstörningsbeteende).
Målet är i första hand att träna patienten på färdigheten att lösa de problem som brukar leda till ätstörnignsbeteenden. Patienter med ätstörning kan ha ett underskott på problemlösning. Olika problem kan därmed samlas på hög och problemen kan bli en trigger för känslor som hanteras kortsiktigt genom ätstörningsbeteenden (t ex att hetsäta, träning). Den kortsiktiga hanteringen gör att problemen vidmakthålls.
PROBLEM/TRIGGER → KÄNSLA → ÄTSTÖRNINGSBETEENDE (som förstärks)
- Försök i första hand att adressera starten av problemet som ledde fram till ätstörningsbeteendet, snarare än att adressera ätstörningsbeteendet som följde av triggern.
- Adressera i första hand problemet med problemlösning och i andra hand känslan med färdighetsträning i känslohantering (se nedan). Om patienten har problem med hetsätning kan du också göra en hetsätningsanalys (se nedan).
Arbeta med problemlösning
Patientmaterial för (förebyggande) problemlösning.
- Behandlaren identifierar ett nyligt känslotriggat ätstörningsbeteende (t ex hetsäta).
- Undersök både vilket problem (t ex bråk om ekonomin) och känslor som triggade ätstörningsbeteendet.
- Få patienten att inse att händelseförloppet som ledde fram till beteendet kunde ha brutits, t ex om någon hade betalat en miljon för att patienten inte skulle hetsäta. Målet är att addera tanken att ätstörningsbeteendet inte är nödvändigt. Ett tips kan vara att fråga patienten om hen vid något annat tillfälle haft en stark impuls som hen inte agerat på, t ex om hen var förbannat på någon utan att slå personen.
- Psykoeducera om förebyggande problemlösning som alternativt beteende (se nedan).
- Under sessionen, adressera det valda problemet tillsammans som om ni upptäckt det på förhand.
- Som hemuppgift får patienten tillämpa förebyggande problemlösning på något/några problem.
- Gå igenom problemlösningen nästa session och uppmuntra till ytterligare träning i problemlösning. Uppmuntra patienten att scanna sina dagar i förväg för potentiella triggers för problembeteenden med syftet att få en en vana i förebygande problemlösning.
Arbeta med förebyggande problemlösning
- Identifiera problemet så tidigt som möjligt.
- Beskriv problemet så sant och specifikt som möjligt. Problemet kan behöva delas in i flera problem. Exempelvis kan ”konflikt på jobbet” delas in i ”underskott på självhävdelse gentemot chefen” och ”överskott på att kritisera kollegors städning”.
- Brainstorma. Hitta på så många möjliga lösningar som möjligt.
- Beskriv för- och nackdelar med varje lösning.
- Välj den bästa lösningen eller en kombination av lösningar.
- Utför lösningen.
- Utvärdera problemlösningsprocessen – inte huruvida processen löste problemet.
Arbeta med känslohantering
TL;DR: Gör en funktionell analys av ett problematiskt känslotriggat beteende. Hjälp patienten att benämna och möta de känslor som undviks samt att se sina negativa tolkningar av känslorna.
Vissa patienter kan behöva extra träning i känslohantering om problem med känslotriggade beteenden kvarstår även efter att centralare delar av ätstörningen adresserats. Patienten kan ha svårt att tolerera vissa känslor, både ”positiva” och ”negativa”, utan att agera på dem genom ätstörningsbeteenden eller t ex självskada. Manualen kallar detta för känslointolerans. Om behandlingen adresserar känslointolerans så ska det vara ett större ämne på varje agenda tills det inte längre är ett signifikant problem för patienten.
Analysera ett problematiskt känslotriggat beteende
Syftet med analysen är att patienten i framtiden ska bli mer medveten i realtid om vad som händer i liknande situationer.
Gör följande analys av en nylig situation
- Situation. T ex bråka med sin partner om ekonomin.
- Tolkning av situationen. T ex ”partnern är orättvis”.
- Obehaglig känsla som triggas av tolkningen. T ex arg.
- Tolkning av känslan. Tolkningen brukar stärka känslan (en sk paradoxal effekt). T ex ”jag pallar inte vara arg igen”).
- Beteende (ett dysfunktionellt känsloregleringsbeteende). T ex att hetsäta.
- Korta konsekvenser av beteendet. Ofta minskat obehag.
- Långa konsekvenser av beteendet. Ikludera en senare tolkning av hela händelseförloppet här, t ex ”jag är misslyckad”. Andra långa konsekvenser kan vara att problem inte blir lösta.
Notera att analysen liknar en vanlig funktionell analys men med tilläggen att en tolkning av situationen (2) och en tolkning av känslan ska identifieras (4), samt en senare tolkning av hela händeslseförloppet (7).
Planera framtida känslohantering
I framtida situationer som riskerar att trigga problematiska beteenden bör patienten dra sig undan situationen och skriva ner fyra saker
- Vad hände just i situationen?
- Hur tolkade jag situationen?
- Vad känner jag nu?
- Hur tolkar jag min känsla?
De ska alltså registrera steg 1-4 i analysen ovan och avbryta händelseförloppet innan det problematiska beteendet uppträder. Syftet är att sakta ner händelseförloppet och att möta känslorna istället för att undvika dem. Patienten bör informeras om att detta kan vara frustrerande på kort sikt. Patienten behöver upptäcka att de sannolikt kan tolerera känslan även om det inte känns så.
OBS!
- Kom ihåg att känslor främst bör hanteras preventivt genom problemlösning.
- Det är viktigt att behandlaren är stödjande i processen och bekräftar även små framsteg.
- Vissa patienter kan behöva grundläggande psykoedukation om vad känslor är, vilka känslor som är vanliga i olika situationer och att känslor går över snabbt om de tillåts, osv.
Gör en hetsätningsanalys (vid behov)
En hetsätningsanalys är endast att ta reda på vilken/vilka faktorer som triggade hetsätningen. Analysen kan minska självkritik eftersom hetsätningen blir mer begriplig och rimlig. Försök att under analysen tillsammans intressera er för patientens hetsätning.
En hetsätningsanalys är endast att ta reda på vilken/vilka faktorer som triggade hetsätningen. Analysen kan minska känslor av att vara misslyckad eftersom hetsätningen blir mer begriplig och rimlig. Försök att under analysen tillsammans intressera er för patientens hetsätning.
- Undersök tillsammans vad som triggade en specifik hetsätning.
Det är ofta något/några av följande: brott mot regler, påverkan av preparat (t ex alkohol), underätande, yttre trigger (t ex bråk) eller inre trigger (t ex nedstämdhet).
- Fråga patienten vad de lärt sig av analysen.
- Tillämpa problemlösning vid behov för att minska framtida hetsätning
OBS! Kom ihåg att hetsätning primärt bör adresseras genom regelbundet ätande (se gärna ätstörningsmodellen under kartläggning).
Underätande och undervikt
Fas 3: återta och behåll kroppens naturliga funktion
Arbeta med “undervikt och underätande” om det är ett problem som vidmakthåller ätstörningen.
OBS! Även om behandlingen adresserar underätande/undervikt så ska den inkludera övriga ingredienser, såsom regelbundet ätande.
Riktlinjer
- Målet är att underviktiga ökar sitt energiintag med 500 kalorier per dag.
- Patienter som ska återta sin vikt kan behöva äta upp emot 4000 kalorier per dag (ett vanligt misstag är att behandlare inte adderar tillräckligt med kalorier).
- De bör öka 0.5 kg i vikt per vecka.
- Addera kalorier genom interventionen “regelbundet ätande” (se ovan).
- Det är extra viktigt att diskutera patientens motivation regelbundet vid arbete med undervikt/underätande.
- Validera att det kan vara smärtsamt att kämpa för att återta vikt eftersom de positiva konsekvenserna, som att återfå mens och energi, kan komma först när patienten kommit upp till BMI 19.
- Fråga patienten vad hen själv har för idéer för att återta sin vikt.
Ordvalet “återta” är viktigt och implicerar att patienten är aktiv i en återgång till något tidigare, snarare än att öka i vikt per se.
- Det är viktigt att behandlaren balanserar mellan att vara empatisk och att samtidigt uppmuntra viktåtergång.
- Bekräfta patientes ansträngningar att återfå vikt.
Metafor: “att arbeta för att återta sin vikt är som att paddla uppströms mot ett okänt men önskvärt mål. Det är ett tufft arbete innan man kommit fram och det är lätt att glida tillbaka om man slutar att paddla.”
Arbeta med underätande/undervikt enligt följande 8 steg
1) Engagera patienten i behandlingen och visa ett intresse för hela patienten och inte bara för ätstörningen.
Metaforiskt uttryckt: försök att intressera er för personen bakom ätstörningen.
2) Psykoeducera om underätandets konsekvenser (se sida 154-156 i manualen).
Material om negativa konsekvenser av ätstörningar.
- Förklara att negativa effekter sannolikt kvarstår fram tills hen nått ca BMI 19-20.
- Säg helst inte explicit att underätandet är centralt för hens problem utan låt patienten själv komma på det medan ni skapar fallformuleringen.
- Förklara att många av patientens symtom är en konsekvens av underätande/undervikt.
Berätta att underätande kan leda till följande
a) Upptagenhet av mat och ätande (hunger blir en etablerande omständighet).
b) Social isolering eftersom underätandet kan göra att man missar aktiviteter (exempelvis kalas) som hade kunnat göra att mat/figur framstår som mindre viktigt.
c) Obeslutsamhet (“äta eller inte äta ost?”). Det kan leda till prokrastinering.
d) Ökad motivation att följa strikta regler och rutiner. Det kan leda till inflexibilitet.
e) Ihållande hunger. Hungern kan sedan tolkas på olika sätt, som positiv (yes, jag lyckades banta), eller negativ (jag är girig).
f) Mättnadskänslor. Underätandet gör att magen blir full snabbt. Det gör det svårare att faktiskt öka matintaget vilket kan vidmakthålla undervikten.
3) Skapa en ätstörningsmodell där konsekvenserna av undervikten/underätandet inkluderas (t ex orkeslöshet, att frysa, utebliven mens).
4) Motivera patienten att återfå sin vikt.
Det är vanligt med ambivalens hos underviktiga. Det är viktigt att arbeta i ett långsamt tempo med patientens ambivalens. Kom ihåg att motivationen kan pendla under behandlingens gång. Målet är att patienten själv fattar ett beslut om att återfå sin vikt. Om patienten ogillar att äta mer kan du behöva förklara att ätandet är ett medel för att nå målet att må bättre, vilket är terapins yttersta syfte. Förklara också att behandlingen innehåller annat än att bara äta mer, t ex att utföra meningsfulla aktiviteter (beteendeaktivering).
Nedan redovisas ett förslag från manualen på hur du på ett strukturerat sätt kan försöka höja patientens motivation.
Motivera patienten till förändring (vid behov)
- Lista aktuella för- och nackdelar med förändring.
- Lista framtida för- och nackdelar med förändring. Ca 5 år framåt i tiden.
- Lista patientens slutsatser av för- och nackdelarna. T ex “viktuppgång lönar sig på sikt”.
- Hjälp patienten att identifiera och acceptera implikationerna av slutsatserna. T ex att behöva äta mer för att kunna bilda familj, vilket kan ge ångest på kort sikt.
- Ta steget mot förändring. Fråga om hen är beredd att börja arbeta aktivt mot förändring.
5) Säkerställ att patienten sedan håller sig till beslutet att återta sin vikt.
6) Adressera andra delar av ätstörningen parallellt enligt modulerna ovan (t ex övervärdering av figur och vikt, regelstyrt ätande).
7) Arbeta med acceptans och vidmakthållande när ett hälsosamt BMI är uppnått.
Efter att patienten återfått sin vikt är målet att hen ska behålla vikten. Patienten är ofta orolig för att fortsätta att gå upp i vikt. Dock är det snarare sannolikt att patienten kommer att gå ner i vikt, vilket öppet behöver diskuteras som en risk. OBS. Det är viktigt med underviktiga/underätande patienter att hjälpa dem att “skaffa ett liv” – ett liv som inte kretsar kring ätstörningen; alltså att vidga de livsområden som handlar om annat än vikt, figur och matkontroll (se modulen ”övervärdering”).
8) Maximera chanserna för att resultatet vidmakthålls och minimera riskerna för återfall.
Notera att om patienten är kraftigt undviktig (BMI 15-19) bör arbetet med att återfå vikten vara en central del av behandlingen. Om patienten har BMI 15-17.5 bör hen erbjudas 40 sessioner istället för 20. Om patientens BMI är under 15 menar manualen att hen inte bör erbjudas psykoterapi utan snarare slutenpsykiatrisk sjukvård eftersom tillståndet är farligt för patientens hälsa.
Avslut
Fas 4: Planera för ett liv utan ätstörning
Mål
- Sammanfatta och avsluta terapin
- Planera för framtiden.
- Fas 4 motsvarar session 18-20
- Under fas 4 är det rekommenderat att ses varannan vecka.
- Det är rekommenderat att avsluta behandlingen efter 20 sessioner även om det finns kvarstående symtom. Så länge den centrala delen av ätstörningen (grunden i korthuset) börjat krackelera så brukar patienter fortsätta att förbättras efter behandlingens avslut.
- Det är rekommenderat att ha en uppföljningssession 20 veckor efter session 20.
Sammanfatta och förbered för avslut
- Fråga vilka framsteg patienten anser att hen gjort i terapin, gärna genom att återkoppla till symtomen som patienten sökte terapi för.
- Undersök gärna kvardröjande symtom med EDE-Q.
- Fråga patienten vad hen känner inför att terapin går mot sitt slut. Om de har oro för att behandlingen avslutas kan körkortsmetaforen vara hjälpsam: Terapin har varit som att ta körlektioner och nu är patienten redo att köra på egen hand och behöver göra det för att verkligen lära sig att köra. Annars kan hen glömma bort hur man kör bil.
Fasa ut självregistrering och veckovis vägning
- Be patienten att sluta med självregistreringen ca två sessioner innan den sista sessionen. Uppmuntra samtidigt patienten att fortsätta att vara vaksam på om “ätstörningsspellistan” aktiveras.
- Den veckovisa vägningen kan fasas ut mot slutet av behandlingen. Patienten bör fortsätta att väga sig en gång per vecka hemma på en bestämd tid, snarare än att göra det beroende på sin sinnesstämning.
Manualen anger ej när under terapin den veckovisa vägningen ska avslutas eller hur länge den veckovisa vägningen bör fortsätta efter terapins avslut.
Diskutera möjliga långtidseffekter
- Berätta om skillnaden mellan återfall och bakslag.
Beskriv att bakslag är vanligt och naturligt och uppmuntra patienten att i sådana fall ta sig upp på hästen igen. Återfall innebär däremot att vara tillbaka på ruta ett, vilket är ovanligt om man fortsätter att förvalta insikterna från terapin.
- Förklara att det alltid finns risk för återfall.
Risken är mindre ju bättre man är på att se och hantera tidiga varningssignaler. Metaforen är att ätstörningsspellistan kan aktiveras. Då gäller det att stänga av den snabbt.
- Nyansera patientens förväntningar på långtidseffekterna.
Patienter kan ibland tro att ätstörningen är borta för evigt efter en lyckad behandling. Nyansera förväntningarna vid behov. En metafor är att likna ätstörningen med en akilleshäl som innebär att patientens svaga punkt är att ätstörningen kan återuppstå i närvaron av framtida triggers – att ”ätstörningsspellistan” aktiveras igen.
Samskapa en vidmakthållandeplan
Planen får gärna innehålla följande punkter:
- Potentiella triggers för återfall. Det brukar vara: a) figur- eller viktrelaterade händelser, t ex vikt- eller figurförändring eller kritiska kroppskommentarer från andra, b) negativa äthändelser, t ex återuppta en diet eller att hetsäta, c) personliga negativa händelser, t ex större besvikelser, d) depression.
- Skapa en plan för att hantera återfall. Den bör innehålla två saker:
a) Vad patienten kan göra för att stänga av ätstörningsspellistan så fort som möjligt, vilket handlar om att ”göra rätt”, alltså att ägna sig åt de färdigheter hen tillägnat sig under behandlingen, t ex regelbundet ätande. Ett knep är att göra tvärtemot (opposite action) till det ätstörda beteendet.
b) Att adressera orsaken till återfallet genom problemlösning.
- Lista tidiga varningssignaler för återfall. Exempelvis att dölja underätande, att köpa lättmjölk eller att räkna kalorier. Använd gärna tidigare självregistrering för att hitta varningssignaler.
- Lista vad patienten ska göra i närvaron av varningssignalerna. Exempelvis ”göra tvärtom min impuls”, t ex dricka fet mjölk.
- Lista vilka beteenden som behöver fortsätta eller öka efter terapin. Utgå gärna från ätstörningsmodellen. Det kan t ex vara att fortsätta med regelbundet ätande eller att öka sin aktivitet i värderade livsområden (t ex att fika med vänner).
- Vad patienten ska göra i närvaron av varningssignalerna. Exempelvis ”göra tvärtom min impuls”, t ex dricka fet mjölk.
- Vilka beteenden som behöver fortsätta eller öka efter terapin. Utgå gärna från ätstörningsmodellen. Det kan t ex vara att fortsätta med regelbundet ätande eller att öka sin aktivitet i värderade livsområden (t ex att fika med vänner).
Uppföljningssession
Ha gärna en uppföljningssession ca 20 veckor efter den sista sessionen.
Gör följande
- Utvärdera patientens behov av ytterligare behandling. Om patientens ätstörning fortfarande leder till en signifikant funktionsförsämring är mer behandling att rekommendera.
- Utvärdera patientens följsamhet till vidmakthållandeplanen.
- Diskutera behovet av att fortsätta med veckovis vägning.
- Diskutera hur eventuella återfall eller bakslag hanterats.
- Vägning (görs en gång/vecka även om ni ses 2 ggr/vecka)
- Gå igenom hemuppgiften och självregistreringen.
- Sätt agendan tillsammans, inkl patientens ev egna ämne (om det är relevant för hens problem).
- Arbeta med agendan och skapa hemuppgifter.
- Summera sessionen.
Artikel senast uppdaterad 29 februari 2024 av Mattias Myrälf