Depression och nedstämdhet
Depression är ett tillstånd som kännetecknas av ihållande nedstämdhet och förlust av intresse eller glädje av att göra aktiviteter som tidigare gett tillfredsställelse.
Vad vill vi veta?
Problembild
Screeningfråga
– Har du de senaste veckorna haft lite intresse eller glädje i att göra saker?
– Har du de senaste veckorna känt dig nedstämd, deprimerad eller att framtiden ser hopplös ut?
Skattningsskalor
- Hur länge har nedstämdheten förekommit?
- Många upplever kortare episoder av nedstämdhet som en naturlig reaktion på livsomständigheter och dessa går ofta över av sig själv.
- För att definieras som depression ska symtomen ha förekommit under minst två veckor och påtagligt sänkt funktionsnivån.
- Vid kortvarig nedstämdhet kan det ibland vara bra att vänta och se om symtomen går över av sig själv.
- Har måendet försämrats plötsligt utan att det hänt något särskilt som kan förklara förändringen?
- Plötsligt försämrat psykisk mående utan tydliga yttre utlösare kan tyda på medicinska orsaker (ex. hypothyroidism eller brist på järn eller B12).
- Vid oförklarliga symtom, särskilt när stor trötthet ingår i symtombilden, bör läkarbedömning alltid övervägas.
- Plötsligt försämrat psykisk mående utan tydliga yttre utlösare kan tyda på medicinska orsaker (ex. hypothyroidism eller brist på järn eller B12).
- Har måendet försämrats gradvis?
- Gradvis tilltagande depressiva besvär kan vara tecken på att patienten fastnat i en mönster där olika bio-psyko-sociala faktorer samverkar och bidrar till det försämrade måendet.
- Gör en individuell beteendeanalys av hur patientens depressiva symtom uppkommit och utvecklats över tid för att hitta vidmakthållande faktorer som går att behandla.
- Notera att vissa patienter vars mående försämrats gradvis under en längre tid är inte alltid själva märker av förändringen och därför bör vi alltid screena för depressiva symtom även vid andra sök orsaker.
Undersök eventuell effekt av tidigare behandlingsinsatser. Har något hjälpt tidigare kanske det hjälper igen?
Har patienten haft tidigare perioder av nedstämdhet eller depression?
Tidigare depressionsepisoder kan ge insikt i vad som tidigare bidragit till patientens depression och hjälpa oss förstå den nuvarande episoden bättre.
Årliga mönster kan tyda på årstidsbunden depression.
Förekomst av hypomana episoder mellan depressionsepisoder kan indikera bipolär sjukdom.
Kartlägg mönster; vid återkommande depressioner screena för hypomana episoder
Har patienten tidigare behandlats för ihållande nedstämdhet eller depression?
Tidigare behandlingsinsatser kan ge vägledning om vilka insatser som tidigare fungerat (eller inte fungerat).
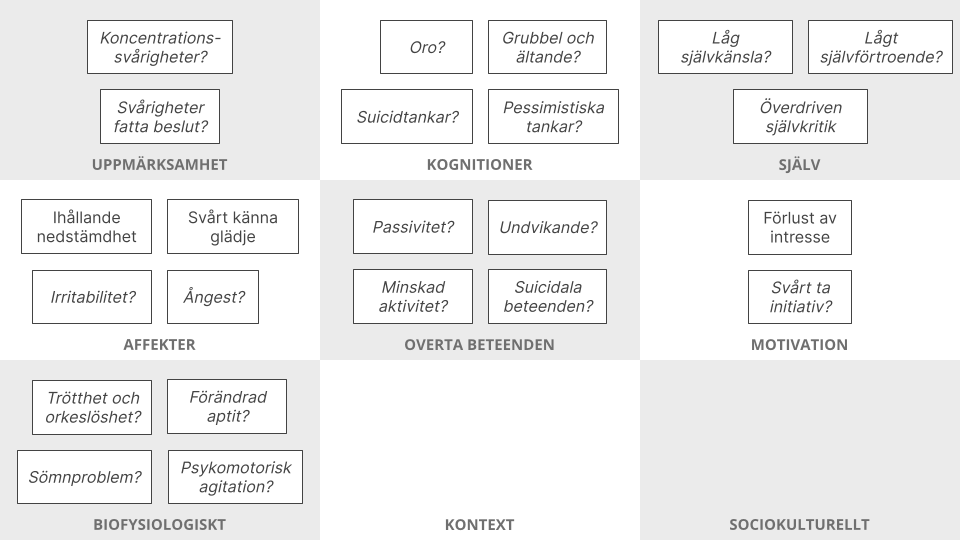
Symtombilden vid depression är väldigt varierande mellan olika individer.
Ihållande nedstämdhet och förlust av glädje och intresse
De primära symtomen vid depression. Många upplever kortare perioder av nedstämdhet som en naturlig reaktion på livs omständigheter och dessa går ofta över av sig själv. Vid depression blir symtomen djupare och för också med sig fler symtom. Vi behöver därför undersöka hur symtomen uppstått och utvecklats över tid.
Enskilda depressionssymtom kan uppstå som en naturlig reaktion på olika livshändelser och går ofta över av sig själv. För att kallas depression behöver tillståndet ha varat i minst två veckor och påtagligt sänkt patientens funktionsnivå.
Notera att tillståndet ofta förekommer samtidigt med andra psykiska och fysiska besvär vilket kan komplicera problembilden ytterligare.
Skattningsskalor
Add a short headline
Use this space to provide your website visitors with a brief description on what to expect before clicking on a section title.
Can’t find an Answer?
Symtombild
Möjliga orsaker
Depression kan orsakas av en mängd olika samverkande biologiska, sociala och psykologiska faktorer där enbart vissa faktorer går att påverka med läkemedel och/eller psykologiska behandlingsmetoder.
- Tillståndet kan uppkomma plötsligt (exempelvis som en reaktion på en förlust eller livsförändring) eller gradvis under en längre tid (vilket kan göra det svårare för personen att själv lägga märke till förändringen).
- Tillståndet kan vara episodisk och uppträda en gång eller recidiverande och återkomma flera gånger under livet (och särskilt vanligt är detta vid utebliven behandling).
- Varannan kvinna och var fjärde man drabbas någon gång i livet.
- En av femton personer drabbas varje år.
- En av åtta mammor drabbas efter en förlossning.
- Personer över 65 år löper högre risk att drabbas och somatisk sjukdom ökar också risken.
ICD-10 koder
Rekommenderade koder
- F32.9 Depressiv episod, ospecificerad
- F33.9 Recidiverande depression, ospecificerad
- F41.2 Blandade ångest- och depressionstillstånd
Övriga koder
- F32.0 Lindrig depressiv episod
- F32.1 Medelsvår depressiv episod
- F32.2 Svår depressiv episod, utan psykos
- F33.0 Recidiverande depression, lindrig
- F33.1 Recidiverande depression, medelsvår
- F33.2 Recidiverande depression, svår, utan psykos
Symtombild
Symtombilden vid depression är väldigt varierande mellan olika individer.
Ihållande nedstämdhet och förlust av glädje och intresse
De primära symtomen vid depression. Många upplever kortare perioder av nedstämdhet som en naturlig reaktion på livs omständigheter och dessa går ofta över av sig själv. Vid depression blir symtomen djupare och för också med sig fler symtom. Vi behöver därför undersöka hur symtomen uppstått och utvecklats över tid.
- Hur länge har nedstämdheten förekommit?
Många upplever kortare perioder av nedstämdhet som en naturlig reaktion på livs omständigheter och dessa går ofta över av sig själv. Symtom ska ha förekommit under minst två veckors tid för att definieras som depression. - Kom förändringen gradvis eller plötsligt och skedde något särskilt i samband med att måendet förändrades?
Plötsligt förändrat mående utan tydlig orsak kan tyda på medicinsk orsak t.ex. hypotyriodism, brist på järn eller B12. Vid oförklarliga symtom som t.ex. stor trötthet bör patienten träffa läkare för bedömning och blodprov. - Förekommer tidigare perioder av nedstämdhet/tidigare depressioner?
Undersök tidigare behandlingsförsök och utfall av dessa. Har något hjälpt tidigare kanske det hjälper igen? Undersök även förloppet för tidigare episoder då detta kan ge indikation på årstidsbunden depression eller eventuell bipolär sjukdom, se nedan.
Trötthet, energibrist och svaghetskänslor
- Finns kontextuell förklaring, undersök om den går att åtgärda?
- Saknas tydlig kontextuell förklaring. Överväg somatisk undersökning och ev blodprov
Sömnproblem
Problem med insomning, mm
Ökad eller minskad aptit med medföljande viktpåverkan
- Minskad matlust?
- Näring?
- Bristtillstånd?
- Dåliga matvanor kan leda till näringsbrist som kan ge depressiva symtom
- Regelbundna närigsrika måltider. Se till att äta frukost, lunch och middag vid ungefär samma tid. Ät gärna 2-3 mellanmål om dagen.
Grubbel och oro
- Vid låg medvetenhet om beteende och tankeinnehåll => strategier för att hantera oro.
Minskat självförtroende, självkänsla och överdriven självkritik
Värdelöshetskänslor eller överdrivna eller obefogade skuldkänslor
- Lära patienten hantera negativa tankar
- Kognitiva tekniker
- Defusion
Koncentrationssvårigheter, nedsatt förmåga till tankeverksamhet och svårigheter att fatta beslut
- Exempel fons skolan. Stötta. Undersök NPF?
- Differentialdiagnostiska överväganden
Förändrad psykomotorisk aktivitet med minskad rörlighet eller agitation
- Beskrivning vad det är
- Allvarlig, bedömning av psykiatrin
- Differentialdiagnostiska överväganden
All slags självskadande beteende
- Riskbedömning
- Lära patienten hantera självskadebeteende
- Röd flagga
Suicidala beteenden
- Återkommande tankar på död eller självmord
- Riskbedömning
- Lära patienten hantera
- Röd flagga
- Förekommer suicidala beteenden eller självskadebeteende? Vid sucidrisk informera patienten om akutpsykiatrisk mottagning och upprätta en krisplan (om inte patienten redan har en sådan) samt bedöm behov av remiss till specialistpsykiatrin.
Hos barn är följande svårigheter också vanligt förekommande
Återkommande kroppsliga symtom utan somatisk orsak
- Utan funnen somatisk orsak (kan vara något som missats)
- som exempelvis magont
- Färdigutrett?
- Lindra på något sätt?
- Arbete som ångest? Se om det minskar av psykologisk behandling?
- SItuationsanalyser i syfte att kartlägga eventuella utlösande eller vidmakthållande faktorer.
Ökad irritabilitet
- Stöd av familj
Ökad oro och rädsla för separationer
- Hantera oro
Lättare till gråt och ökad “gnällighet”
- Funktionell analys
- Hantering
Närliggande svårigheter
Ångest
- Bedömning och kartläggning
- Lära patienten ångesthantering
- Ångestsyndrom – depressionssymtom är vanligt vid flertalet ångestsyndrom som exempelvis generaliserat ångestsyndrom och paniksyndrom, förekommer ångestsyndrom bör undersökas vilket tillstånd som bedöms primärt att arbeta med.
Bipolär sjukdom
Har det förekommit en, eller flera, perioder då patienten upplevt motsatsen till de depressiva symtomen t.ex. uppvarvning, stark irritation, ökad lust till olika saker? Finns hereditet för bipolär sjukdom?
Vid depressivitet är det viktigt att undersöka om det förekommit tidigare episoder av hypomani/mani för att undersöka eventuell bipolär sjukdom.
Vidmakthållande hanteringsstrategier
- Hur hanterar patienten vanligtvis problematiken?
Undersök med hjälp av funktionell analys/beteende analys hur dessa strategier påverkat patienten. - Vad har patienten själv gjort för att försöka förändra sin situation?
Har patienten testat några interventioner på egen hand eller tillsammans med tidigare behandlare, undersök i sådant fall utfall och konsekvenser på kort och lång sikt. - Förändringar i vardagen? Undvikanden?
Undersök hur patienten anpassat vardagen i samband med ökad nedstämdhet och hur patienten upplever att detta i sin tur påverkat nedstämdheten.
Passivitet och undvikande
Grubbel och oro
Förändrade hälsovanor
Förändrade sömnvanor
Tidigare behandling/medicinering? Utfall?
Risk- och missbruk
- Hur hanterar patienten vanligtvis problematiken?
Undersök med hjälp av funktionell analys/beteende analys hur dessa strategier påverkat patienten. - Vad har patienten själv gjort för att försöka förändra sin situation?
Har patienten testat några interventioner på egen hand eller tillsammans med tidigare behandlare, undersök i sådant fall utfall och konsekvenser på kort och lång sikt.
- Förekommer risk- eller missbruk av alkohol och/eller droger?
Substansbruk kan ge depressiva symtom. Vid substansrelaterad depression bör risk-/missbruksproblematiken behandlas i första hand. - Finns hereditet för depression och/eller bipolär sjukdom?
Forskning har visat att genetiska faktorer spelar in vid risk för att utveckla affektiva sjukdomar. - Om relevant – hormonell påverkan?
Om nedstämdheten fluktuerar över tid undersök om måendet kan vara relaterad till t.ex. menstruationscykeln och förklaras av exempelvis PMDS.
Alkohol, droger eller läkemedel
- Skadligt bruk av alkohol och droger kan ge depressiva symtom.
- Förekommer risk- eller missbruk av alkohol och/eller droger?
Substansbruk kan ge depressiva symtom. Vid substansrelaterad depression bör risk-/missbruksproblematiken behandlas i första hand. - Var därför uppmärksam på om symtomen kan bero på någon substans, t.ex alkohol, droger eller läkemedel.
- Missbruk
- Risk-/missbruk – då antidepressiva läkemedel och psykologisk behandling oftast ger sämre resultat vid substansrelaterad depression bör risk-/missbruksproblematiken behandlas parallellt. (Ej i första hand då problemen ofta hänger samman!!!!) Undvik en förenklad analys ⇒Subspecialisering är vägen till helvetet)
- Risk- och missbruk. Risken att drabbas av depression ökar starkt vid hög alkoholkonsumtion. Minska alkoholkonsumtionen så mycket som möjligt. Är det svårt kan patienten prova att halvera sin konsumtion som start.
- Ev remiss till beroende
- Röd flagga
Förekommer risk- eller missbruk av alkohol och/eller droger?
Substansbruk kan ge depressiva symtom. Vid substansrelaterad depression bör risk-/missbruksproblematiken behandlas i första hand.
- Pågående medicinering? Effekt? Biverkningar?
Antidepressiv medicinering leder ofta till exempelvis ökad nedstämdhet och ångest de första två veckorna och bör testas under en längre period innan medicinering avslutas/byts ut (såvida inte biverkningarna leder till förhöjd suicidrisk).
Kontextuella faktorer
Livsförändringar och förluster
Livsförändringar, både positiva och negativa, kan starta en ”negativ spiral” av nedstämdhet och förlust av intresse och mening.
- Finns det kontextuella förändringar som kan bidragit till patientens försämrade mående? Går dessa att åtgärda på något sätt?
- Har dessa förändringar gjort att patienten anpassar sitt beteende på något sätt? Hur har detta påverkat patientens mående?
Traumatiska upplevelser och våld
Traumatiska upplevelser och våld kan leda till nedstämdhet och också öka risken generellt för psykisk ohälsa samt fysisk ohälsa.
- Har patienten blivit utsatt för våld (fysiskt, psykiskt och sexuellt)? Hur har detta påverkat patienten? Är hotet om våld pågående?
- Har patienten varit utsatt för något trauma? Hur har detta påverkat patienten? Finns det fler symtom förutom nedstämdhet?
Kriser och sorgereaktioner
Depressionssymtom är vanliga initiala reaktioner vid kris och sorg och avtar vanligtvis med tiden.
- Hur länge har symtomen förekommit och hur har de utvecklats över tid? Kan symtomen förväntas avta av sig själv eller har de lett till bestående beteendeförändringar (som exempelvis ökad passivitet/undvikanden, oro/grubbel eller sömnproblem mm) som gjort att symtomen ökat?
Stressorer och praktiska problem
Stressfaktorer i vardagen, såsom arbetsrelaterad stress, familjeproblem, eller ekonomiska bekymmer, kan leda till ökad nedstämdhet, oro och grubbel som i sin tur kan göra att vi får svårare att lösa problem.
- Finns stressorer som patienten har svårt att hantera som kan bidra till patientens mående? Kan strukturerad problemlösning användas för att hantera dessa stressorer?
Relationsproblem
- Nedstämdhet kan bero på svårigheter i relationer. Kanske har patienten svårt att kommunicera sina behov. Hjälp patienten förbättra sina kommunikationsfärdigheter.
Bristande socialt stöd
Ett kompetent socialt stöd är en viktig skyddsfaktor för psykisk ohälsa och brist på kompetens socialt stöd kan öka risken för depression.
- Vilket socialt stöd har patienten och hur upplever patienten det? Undersök både det sociala stödets struktur och funktion.
- Struktur handlar om det sociala nätverkets uppbyggnad, inklusive familj, vänner och arbetskamrater, samt frekvensen av interaktioner med dessa.
- Funktion handlar om relationernas kvalitet och kan delas in i emotionellt stöd (uppskattning och omtanke), instrumentellt stöd (materiellt och finansiellt stöd) samt informativt stöd (rådgivning).
- Notera att patientens kognitiva tolkningsstil kan påverka hur patienten upplever sitt sociala stöd. Negativa tolkningar och oro/grubbel kan generera interpersonell stress och en känsla av minskat stöd.
- Har patienten upplevt förluster eller blivit socialt avvisad? Detta kan leda till negativa kognitioner vid depression, såsom självkritik, låg självkänsla, skamkänslor och tankar om värdelöshet mm.
Sociokulturella faktorer
Psykisk ohälsa, inklusive depression, är högre i samhällen med stora inkomstskillnader. Det finns också en stark koppling mellan socioekonomisk status och depression. Både objektiva faktorer som fattigdom och subjektiva faktorer som upplevd ekonomisk status i relation till andra kan spela en roll.
- Hur är patientens sociokulturellla livssituation? Finns någon faktor där som kan påverka patientens mående?
Långvarig smärta
- Smärta kan öka risken för nedstämdhet och behöva åtgärdas separat
Biologiska faktorer
Analys av hanteringsstrategier:
Differentialdiagnostiska överväganden
- Bipolär sjukdom – vid tidigare förekomst av hypoman eller manisk episod.
- Dystymi – vid långvariga (minst två år), oförändrade depressiva symtom. Symtomen ter sig oftast mindre intensiva än vid egentlig depression.
- Risk-/missbruk – då antidepressiva läkemedel och psykologisk behandling oftast ger sämre resultat vid substansrelaterad depression bör risk-/missbruksproblematiken behandlas i första hand.
- Krisreaktion – de initiala reaktionerna vid en kris som exempelvis en förlust eller utmattning liknar ofta depressiva symtom, dessa reaktioner avtar vanligtvis successivt. Depression kan dock komma som en följd av en krisreaktion om symtomen ej minskar utan snarare leder till ökad passivitet/undvikanden.
- Ångestsyndrom – depressionssymtom är vanligt vid flertalet ångestsyndrom som exempelvis generaliserat ångestsyndrom och paniksyndrom, förekommer ångestsyndrom bör undersökas vilket tillstånd som bedöms primärt att arbeta med.
- Psykotiska syndrom – depressiva symtom och isolering kan vara tidiga tecken på schizofreni, främst hos yngre personer.
- Somatiska tillstånd – läkarundersökning bör ske för att utesluta somatisk påverkan såsom tyreoideasjukdomar, brister (t.ex. B12, järn), infektioner, obehandlad celiaki m.m.
Utöver kärnsymtomen kan patienter uppvisa en väldigt varierad symtombild med trötthet, sömnproblem (sover för lite eller för mycket), psykomotorisk agitation eller hämning, förändrad aptit och/eller vikt, oro/grubbel, överdriven självkritik, låg självkänsla, koncentrationssvårigheter.
Observera att depression kan öka risk för suicidala beteenden och att även ångest är vanligt förekommande.
Vad kan vi göra?
Utgå från patientens tanke, önskan och oro kring sökorsaken och anpassa till patientens unika problembild och motivationsnivå.
Kartläggning
- Symtombild, inkl närliggande problematik som ångest samt suicidrisk.
- Bakomliggande faktorer: substansbruk, somatisk grund?
- Vidmakthållande faktorer: passivitet/undvikande, oro/grubbel, sömnproblem, social problematik
Psykoedukation
Syfte: Ge patienten ökad förståelse för depressioner, sin specifika situation samt möjlighet till förändring.
- Berätta om vanliga symtom på depression.
- Förklara hur depression kan uppkomma och vidmakthållas av negativt förstärka beteenden.
- Förklara hur patienten kan förbättra sitt mående med beteendeaktivering (som handlar om att att minska undvikanden och grubbel och öka beteenden som är meningsfulla och viktiga för patienten.)
Tips: För ökad delaktighet utgå alltid från patientens egen beskrivning och ge psykoedukationen i dialogform.
Röda flaggor
- Råd om egenvård i form av fysisk aktivitet och andra aktiviteter.
- Läkemedelsbehandling med antidepressiva medel, som följs upp inom 1 till 2 veckor via telefonkontakt eller via besök.
Förklaringsmodeller
Följande modell är ett bra sätt att analysera och konceptualisera depression tillsammans med en patient.
I vissa fall kan en enklare modell vara att föredra som enbart fokuserar på depressionscirkeln. Denna modell kan vid ett senare tillfälle utökas till den fullständiga modellen.
Faktablad om depression
Beteendeaktivering
- Ge rational för hur beteenden och mående påverkar varandra och varför det kan vara hjälpsamt att undersöka hur.
- Vad för du vanligtvis när du känner dig nedstämd? Hur påverkar det din sinnesstämning?
- När mår du som bäst/sämst? Vad gör du då?
Aktivitetsdagbok
SORK
Beteendeaktivering
Syfte: Förstå och förändra samband mellan patientens aktiviteter och sinnesstämning.
Vid uppföljning: Utvärdera arbetet med aktivitetsdagboken, har patienten kunnat urskilja något mönster? Har hen lärt sig något av att föra aktivitetsdagbok? Vad tror patienten själv den behöver förändra framöver?
Formulera utifrån detta planering för hur patienten kan arbeta vidare på egen hand alternativt plan för vidare behandlingskontakt.
Tillhörande patientmaterial:
Aktivitetsdagbok (enkel)
Aktivitetsdagbok (med instruktioner m.m.)
Kartlägga och utmana undvikanden
Syfte: Identifiera, skapa förståelse för samt formulera plan för att förändra sådana beteenden som skapar problem på sikt.
- Ge/repetera rational för hur beteenden och sinnesstämning hänger ihop och påverkar varandra.
- Använd valfri mall/metod för att hjälpa patienten att analysera problemsituationer relaterade till nedstämdheten. Gå igenom vad som sker i situationen, vad patienten upplever (tankar, känslor, fysiologiska påslag) samt hur patienten agerar. Hjälp patienten genom att validera och normalisera adekvata beskrivningar av reaktioner och beteenden men lyft även genom att undersöka konsekvenser av agerande hur det blir eller inte blir hjälpsamt på sikt.
Exempel
- Ge utifrån behov och intresse hos patienten rational för beteenden samt positiv och negativ förstärkning och försvagning.
- Utgå från analysen för att undersöka alternativa responser och vilka konsekvenser dessa skulle kunna leda till. Formulera sedan en plan för att genomföra och utvärdera den alternativa responsen. Exempelvis genom beteendeexperiment.
- Har patienten svårt att identifiera situationer relaterade till nedstämdheten kan hen förslagsvis börja med att fylla i en aktivitetsdagbok för att undersöka situationer där sinnesstämning påverkar beteende.
Tillhörande patientmaterial:
Om beteenden
Funktionell analys (ABC)
Funktionell analys (STORK)
Underskott & överskott
Beteendeexperiment
Beteendeexperiment (inklusive instruktioner)
Beteendeaktivering
Syfte: Gradvis öka patientens aktivitet i linje med sådant som är viktigt för patienten i syfte att få tillgång till positiva förstärkare.
- Ge rational för utifrån och in-perspektivet.
- Utgå från tidigare kartläggning för att identifiera viktiga beteenden för patienten att arbeta vidare med.
- Hjälp patienten att närma sig dessa beteenden genom att planera in gradvis ökning i beteende utifrån patientens motivation och funktionsnivå.
Problem som kan uppstå i samband med beteendeaktivering:
Patienten har svårt att hitta rimliga aktiviteter
I patientmaterialet finns en aktivitetslista med exempel på aktiviteter att utföra, det går även att söka på internet efter liknande listor vid behov.
Ni kan även hjälpa patienten genom att undersöka vad denne tidigare tyckt om att göra eller genom att uppmuntra patienten att fråga vänner eller anhöriga om råd kring genomförbara aktiviteter.
Om patienten upplever planerad beteendeaktivering för svår att genomföra, hjälp till att bryta ner aktiviteten i mindre, mer genomförbara delar. Undersök gärna i samband med planering av beteendeaktivering hur sannolikt det är att patienten kommer att genomföra uppgiften på en skala 1-10. Om aktiviteten upplevs för svår, vid låg skattning, behöver den anpassas utifrån patientens förmåga och motivation.
Patienten har svårt att hitta mening i beteendeaktivering
Hjälp patienten att hitta meningsfulla aktiviteter i linje med dennes värderingar och mål genom värderingsövningar.
När patienten identifierat sådant som är viktigt för den är nästa steg att formulera och utföra konkreta beteenden i linje med detta.
Värderingsövningar att göra tillsammans med patienten
- 80-årsfesten
Undersök vad patienten önskar att anhöriga uppmärksammar på dennes födelsedagsfirande. Typ av firande kan varieras utifrån patientens livssituation eller ålder. - 100 kronor
Undersök vad patienten skulle göra om den vann tio miljoner kronor, minska därefter beloppet bitvis ner till 100 kronor och be patienten beskriva hur den skulle anpassa drömmen i samband med att förutsättningarna förändras.
Patienten uttrycker oro eller negativa tankar relaterade till beteendeaktivering
Hjälp patienten att formulera beteendeaktiveringen i termer av beteendeexperiment för att testa sanningshalten i de negativa tankarna.
Tillhörande patientmaterial:
Beteendeaktivering
Aktivitetslista
Värderingar
Beteendeexperiment
Kognitiv defusion
Syfte: Öka patientens kognitiva flexibilitet genom att öva upp förmågan att skapa distans till negativa tankar.
- Ge psykoedukation kognitiv defusion och syftet med färdigheten.
- Lär ut övningar i defusion, se patientmaterial “kognitiv defusion” eller “extra defusionsövningar”.
- Påminn gärna patienten om att förändring tar tid och att hen behöver öva regelbundet under en längre tid för att bli bra på defusion.
Nedan följer tre metaforer som kan användas för att illustrera hur tankar påverkar oss och vikten av att träna upp förmågan att förändra hur vi förhåller oss till dem.
- “Tänk inte på en rosa elefant”
Be patienten föreställa sig en rosa elefant och beskriva hur den ser ut. Be sedan patienten att inte tänka på elefanten alls under en minut. Syftet med övningen är att visa att vi inte kan trycka undan tankar utan ju mer vi försöker göra detta, desto mer ökar sannolikheten för att det vi inte vill tänka på dyker upp. - Badbollsmetaforen
Att trycka undan tankar kan liknas vid att hålla en badboll under vattenytan. Att hålla den nere kräver energi och så fort vi släpper taget flyger den upp till ytan och stänker vatten över oss. - Ät en citron med tanken
Beskriv en citron så målande du kan för patienten och be denne föreställa sig densamma. Beskriv hur patienten skär en klyfta av citronen och stoppar den i munnen. Undersök om patienten upplever några fysiska symtom, många beskriver ökad salivering eller en spänning i käkarna. Syftet med övningen är att illustrera hur vi genom tankens kraft kan trigga fysiska symtom i kroppen. Detta kan jämföras med ångestsymtom som triggas av obehagliga tankar.
Tillhörande patientmaterial:
Kognitiv defusion
Extra defusionsövningar
Identifiera dina obehagliga tankar
Orosstund
Syfte: Orosstund är en metod som syftar till att begränsa den tid patienten ägnar åt oro.
- Psykoedukation för oro, varför oro kan vara hjälpsamt för oss samt hur vi skiljer på verklig och hypotetisk oro.
- Ge rational för orosstund samt förklara syftet med metoden.
- Hjälp patienten planera för orosstund utifrån behov.
- Har patienten svårt att notera och/eller definiera orostankar kan hen börja föra orosdagbok. Genom orosdagboken får patienten även träna på att skilja mellan verklig och hypotetisk oro.
Tillhörande patientmaterial:
Orosstund
Orosdagbok
Problemlösning
Syfte: Metoden problemlösning syftar till att öka patientens problemlösningsförmåga vid återkommande oro för verkliga problem (typ 1-oro).
- Gå igenom psykoedukation för oro, varför oro kan vara hjälpsamt för oss samt hur vi skiljer på verklig och hypotetisk oro.
- Ge rational för problemlösning samt förklara syftet med metoden.
- Hjälp patienten planera användandet av problemlösningsmetoden utifrån behov.
- Har patienten svårt att notera och/eller definiera orostankar kan hen börja föra orosdagbok. Genom orosdagboken får patienten även träna på att skilja mellan verklig och hypotetisk oro.
Tillhörande patientmaterial:
Problemlösning
Medveten närvaro
Syfte: Öka patientens förmåga att vara närvarande i det som sker i stunden.
- Ge psykoedukation för medveten närvaro, betona att färdigheten är en färskvara som vi behöver träna på regelbundet.
- Hjälp patienten hitta exempel på situationer i den egna vardagen då den kan eller behöver träna på färdigheten medveten närvaro.
Nedan följer några förslag på övningar i medveten närvaro att göra tillsammans med patienten.
- Tre fönster
Rita upp tre fönster för patienten, dessa representerar dåtiden, nutiden och framtiden. Undersök vilket fönster patienten oftast ser ut genom? T.ex. framtidsfönstret vid oro eller dåtidsfönstret vid ältande. Samtliga fönster är viktiga. Vi behöver kunna minnas, dra nytta av erfarenheter, planera och förbereda oss. Det kan dock bli problematiskt om patienten inte kan styra vilket fönster den vill se igenom. Steg ett är att uppmärksamma patienten på detta. - Notera tre saker
Be patienten notera tre saker den hör, tre saker den ser och tre saker den kan känna. För att kunna genomföra övningen krävs att patienten är här och nu och aktivt riktar sin uppmärksamhet mot olika specifika mål.
Tillhörande patientmaterial:
Medveten närvaro
Andnings- och avslappningstekniker
Syfte: Lära patienten färdigheter för att vid behov hjälpa kroppen komma ner i varv i syfte att exempelvis minska spänningar, oro och ångest.
- Ge rational för “fight or flight”-mekanismen för att förklara hur kroppen kan reagera med att bli spänd och uppvarvad i samband med oro eller negativa tankar.
- Gå igenom hur andnings- och avslappningstekniker kan fungera i syfte att hjälpa kroppen att komma ner i varv och signalera till hjärnan att det inte föreligger ett hot. Informera även om hur patienten genom att fokusera på att genomföra en viss övning kan förflytta fokus från jobbiga tankar vilket kan minska den effekt tankarna har på kroppen.
- Lär ut en eller flera övningar och öva gärna på dessa tillsammans i rummet.
Tillhörande patientmaterial:
Andningsövningar
Avslappningsövningar
Om sömn
Syfte: Öka patientens förståelse för vikten av återhämtning genom sömn samt undersöka och sticka hål på eventuella myter kring sömn som patienten följer.
- Ge psykoedukation om sömn och sömnbesvär, utgå från patientens situation för att beskriva hur sömnproblem kan påverkas av nedstämdhet och depression och vice versa.
- Uppmuntra vid behov patienten att fylla i en sömndagbok under minst en vecka för att undersöka dennes sömnmönster. En sömndagbok kan ge information om behov av eventuella vidare interventioner.
Tillhörande patientmaterial:
Om sömn
Sömndagbok
Sömnhygien & stimuluskontroll
Syfte: Delge patienten strategier som visat sig verksamma för en bättre sömn.
- Rådgivning avseende sömnhygien (t.ex. koffein, fysisk aktivitet, sovrumsmiljö) utifrån patientens behov.
- Förklara hur kopplingen i hjärnan mellan sömn och säng/sovrum kan störas om vi låter platsen kopplas ihop med annat än sömn, t.ex. vakentid (studier, arbete, ätande) och oro/grubbel. Gå gärna igenom följande punkter med patienten:
– Andra aktiviteter (t.ex. studera, jobba, prata i telefon) i sängen än sömn ska undvikas i största möjliga mån. Om man vill varva ner innan sovdags med en bok eller TV ska det helst göras på annan plats.
– Gå upp samma tid varje morgon, oavsett om man är ledig eller inte.
– Undvik att sova på dagen (men om man måste sova ska det ske i sängen).
– Endast gå och lägga sig då man är sömnig, om man är trött – gör lugna aktiviteter och varva ner tills dess att man är sömnig.
– Om man inte kan somna eller vaknar till på natten och är vaken mer än 15-20 minuter ska man gå upp och göra någon lugn aktivitet till dess att man känner sig sömnig igen. Vid oro bör man ej ligga kvar i sängen utan gå upp på en gång.
Tillhörande patientmaterial:
Sömnhygien
Stimuluskontroll
Vid behov av fördjupade interventioner vid sömnbesvär se “sömn”.
Vidmakthållandeplan
Syfte: Minska risken för recidiverande depression.
- Sammanfatta behandlingen och undersök vilka lärdomar patienten har med sig. Detta bör göras oavsett hur lång kontakten varit eller vilka interventioner som arbetats med.
- Beskriv för patienten att symtomfrihet inte är målet med behandlingen.
- Hjälp patienten att formulera en plan för hur den kan hantera eventuella bakslag eller återfall.
- Planera eventuell uppföljning utifrån behov, förslagsvis en telefonuppföljning om några veckor eller månader. I många fall kan patienten själv ansvara för att boka in en ny kontakt längre fram om behov uppstår.
Tillhörande patientmaterial:
Vidmakthållandeplan
Möjliga bakomliggande faktorer
Depression är ett heterogent tillstånd som kan orsakas av en många olika faktorer.
Kontextuella faktorer
Livsförändringar och andra påfrestningar
Olika påfrestningar och livsförändringar kan skleda till starta en ”negativ spiral”.
Tillhörande patientmaterial:
Om depression
Depressionsmodell
Traumatiska upplevelser och våld
Traumatiska upplevelser och våld kan öka risken för depression och nedstämdhet.
– Har du någon gång blivit utsatt för våld? Med våld kan man både mena fysisk våld, psykisk våld och sexuellt våld.
– Har du varit med om någon händelse som fortfarande stör dig/påverkar ditt liv?
– Har det hänt att du känt dig påverkad eller upprörd i situationer som påminner dig om händelsen?
Socialt sammanhang och interpersonella problem
Patientens sociala sammanhang och interpersone är spelar ofta en stor roll i utvecklingen och upprätthållandet av depressiva symtom. Några vanliga exempel på interpersonella problem som kan bidra till depressiva symtom inkluderar:
- Konflikter i relationer: Argument, missförstånd och konflikter med familjemedlemmar, vänner, kollegor eller partners kan leda till känslor av ilska, sorg och hopplöshet. Kroniska eller olösta konflikter kan vara särskilt skadliga och bidra till utvecklingen av depression.
- Social isolering och ensamhet: Brist på stödjande relationer eller känslan av att vara isolerad kan leda till ökad ensamhet och nedstämdhet. Människor är sociala varelser, och när våra behov av socialt stöd och tillhörighet inte uppfylls, kan detta påverka vår psykiska hälsa negativt.
- Rollförändringar: Stora livsförändringar, som att bli förälder, genomgå en skilsmässa, förlora ett jobb eller gå i pension, kan påverka hur vi ser på oss själva och våra relationer. Dessa förändringar kan leda till stress och osäkerhet, vilket i sin tur kan bidra till depression.
- Sorg och förluster: Förlusten av en nära anhörig, vän eller annan viktig person i ens liv kan utlösa en sorgeprocess. Om sorgen blir långvarig eller komplicerad, kan det bidra till utvecklingen av depression.
- Kommunikationsproblem: Svårigheter att uttrycka känslor och behov, lyssna på andra, eller hantera konflikter effektivt kan leda till missförstånd och spänningar i relationer. Dessa problem kan minska kvaliteten på relationerna och bidra till känslor av isolering eller missnöje.
- Beroende och medberonde: I relationer där en person är överdrivet beroende av en annan för känslomässigt stöd eller där det finns en obalans i makt och kontroll, kan detta skapa stress och konflikt som kan bidra till depression.
Kompetens socialt stöd
Ett kompetent socialt stöd är en viktig skyddsfaktor för psykisk ohälsa. Har patienten stöttande personer runt sig kan dessa kanske stötta patienten i sin återhämtning.
- Undersök patientens levnadsvanor
- Dåliga matvanor kan leda till näringsbrist som kan ge depressiva symtom
- Fysisk aktivitet är viktig skyddsfaktor
- Sömnproblem kan öka risken för nedstämdhet och behöva åtgärdas separat
- Skadligt bruk av alkohol och droger kan ge depressiva symtom
- Smärta kan öka risken för nedstämdhet och behöva åtgärdas separat
- Var uppmärksam på möjliga biologiska förklaringar till symtomen
- Bipolär sjukdom är allvarlig sjukdom, screena efter hypomana episoder
- Olika bristtillstånd, vissa läkemedel, neurodegenerativa sjukdomar och hormonrelaterad problematik kan orsaka nedstämdhet och depression
Somatisk sjukdom kan öka risk för depression och depression ökar risken att drabbas av vissa somatiska sjukdomar
- Olika somatiska sjukdomar som olika bristtillstånd (ex. hypotyreos, anemi, B12-brist), smärtproblematik, eller anemi, , sköldkörtelproblem Tyreoideasjukdomar, långvarig smärta, kan också öka risk för neurodegenerativa sjukdomar och hormonrelaterad problematik
- Ungefär en av femton människor drabbas varje år.
- Ungefär en av åtta kvinnor drabbas av depression efter en förlossning.
- Personer över 65 år och personer med somatisk sjuklighet eller olika typer av funktionsnedsättningar löper högre risk.
Uppkomst och utveckling
- Depression kan uppkomma plötsligt (exempelvis som en reaktion på en förlust eller livsförändring) eller gradvis under en längre tid (vilket kan göra det svårare för personen att själv lägga märke till förändringen).
- Depression kan vara episodisk och uppträda en gång eller recidiverande och återkomma flera gånger under livet (och särskilt vanligt är detta vid obehandlade depressioner).
- Depression förekommer ofta samtidigt som andra psykiska eller somatiska sjukdomar och besvär.
Tips: Många patienter med depression söker ej aktivt hjälp för detta utan söker vård för andra problem. Det är därför viktigt att aktivt screena för depressionssymtom även hos patienter som ej aktivt söker vård för depression.
Särskilt viktigt är detta vid patienter med andra psykiska problem som exempelvis olika ångesttillstånd, stress- och utmattningsproblematik, sömnproblem, risk- och missbruk samt ADHD eller psykiatrisk problematik som EIPS.
Vi bör även vara extra uppmärksamma på personer som är i kris eller sorg samt personer med somatiska sjukdomar som på olika sätt begränsar patientens liv.
Röda flaggor
Depressionssymtom kan orsakas av bakomliggande sjukdomar och problem som kan behöva åtgärdas separat.
- Somatiska tillstånd som hypotyreos, brist på B12 eller D-vitamin, testosteronbrist hos män, anemi (blodbrist), infektioner, obehandlad celiaki mm.
- Vid misstanke boka läkarundersökning samt blodprov.
Organiska hjärnskador – Vid misstanke boka tid för läkarundersökning.
Bipolär sjukdom – Undersök förekomst av hypomana eller maniska episoder. Screena med MDQ eller HCL-32. Komplettera vid behov din bedömning med skattningsformulär avseende annan problematik t.ex. stressrelaterade ohälsa eller ångest.
Överväganden vid val av behandling
Dystymi – vid långvariga (minst två år), oförändrade depressiva symtom. Symtomen ter sig oftast mindre intensiva än vid egentlig depression.
Risk-/missbruk – då antidepressiva läkemedel och psykologisk behandling oftast ger sämre resultat vid substansrelaterad depression bör risk-/missbruksproblematiken behandlas i första hand.
Krisreaktion – de initiala reaktionerna vid en kris som exempelvis en förlust eller utmattning liknar ofta depressiva symtom, dessa reaktioner avtar vanligtvis successivt. Depression kan dock komma som en följd av en krisreaktion om symtomen ej minskar utan snarare leder till ökad passivitet/undvikanden.
Ångestsyndrom – depressionssymtom är vanligt vid flertalet ångestsyndrom som exempelvis generaliserat ångestsyndrom och paniksyndrom, förekommer ångestsyndrom bör undersökas vilket tillstånd som bedöms primärt att arbeta med.
Psykotiska syndrom – depressiva symtom och isolering kan vara tidiga tecken på schizofreni, främst hos yngre personer.
Somatiska tillstånd – läkarundersökning bör ske för att utesluta somatisk påverkan såsom tyreoideasjukdomar, brister (t.ex. B12, järn), infektioner, obehandlad celiaki m.m.
ICD-koder
- Depressiv episod, ospecificerad F32.9
- Recidiverande depression, ospecificerad F33.9
- Blandade ångest- och depressionstillstånd F41.2
Vanligt förekommande orsaker och möjliga åtgärder
En depression kan orsakas av en mängd olika samverkande biologiska, sociala och psykologiska faktorer där enbart vissa faktorer går att påverka med läkemedel och/eller psykologiska behandlingsmetoder. Behandling av depression handlar därför om att upptäcka potentiellt behandlingsbara faktorer och undersöka om dessa går att påverka med olika evidensbaserade behandlingsinterventioner.
| Vanligt förekommande problem | Möjliga åtgärder |
|---|---|
| Förluster eller förändringar i livet | Hjälp patienten hantera livsförändringarna Undersök om patienten kan få socialt stöd från någon anhörig |
| Minskad aktivitetsnivå, passivitet och undvikande | Arbeta med beteendeaktivering |
| Låg grad av fysisk aktivitet | Fysisk aktivitet |
| Ihållande nedstämdhet Förlust av intresse eller glädje | Kartläggning av bakomliggande orsakerBeteendeaktiveringFysisk aktivitet |
| Minskad aktivitetsnivå Passivitet och undvikande | Beteendeaktivering ExponeringFysisk aktivitet |
| Trötthet, energibrist och svaghetskänslor | Överväg somatisk utredning inkl blodprov |
| Överdriven eller obefogad självkritik och nedvärdering av sig självFörlust av självförtroende | Lära patienten hantera negativa tankar |
| Koncentrationssvårigheter Nedsatt förmåga till tankeverksamhet Svårigheter att fatta beslut | Differentialdiagnostiska överväganden |
| Förändrad psykomotorisk aktivitet med minskad rörlighet eller agitation | Differentialdiagnostiska överväganden |
| Alla slags sömnproblem | Kartläggning med ex sömndagbokLära patienten hantera sömnproblem |
| Ökad eller minskad matlust med medföljande effekt på vikten | |
| All slags självskadande beteende | RiskbedömningLära patienten hantera självskadebeteende |
| Återkommande tankar på död eller självmord | RiskbedömningLära patienten hantera |
Hos yngre barn är det vanligare med
| Återkommande kroppsliga symtom utan funnen somatisk orsak som exempelvis magont | |
| Ökad irritabilitet | |
| Ökad oro och rädsla för separationer Lättare till gråt | |
| ökad “gnällighet” |
Förändra
Det finns många olika behandlingsalternativ vid depression.
Val av metod beror på vad patienten själv önskar samt vilka möjliga orsaker som framkommit i bedömningen.
Riktlinjer för sjukskrivning
Egentlig depression
- Vid lindrig förstagångsdepression bör sjukskrivning undvikas.
- Vid lindrig depressiv episod kan patienten sjukskrivas upp till tre månader (i första hand partiell sjukskrivning för att i möjligaste mån bibehålla aktivitetsnivå och sociala kontakter).
- Vid medelsvår till svår depressiv episod kan arbetsförmågan vara nedsatt. Sjukskrivning på heltid, alternativ partiell sjukskrivning upp till sex månader.
Recidiverande depression
- Vid lindrig recidiverande depression i akut fas kan arbetsförmågan vara nedsatt och sjukskrivning behövas på heltid, alternativt partiell sjukskrivning, upp till 6 månader.
- Vid medelsvår recidiverande depression, med kvarstående kognitiv funktionsnedsättning, kan sjukskrivning behövas upp till 1 år eller längre, överväg partiell sjukskrivning.
- Vid svår recidiverande depression kan inte alltid full arbetsförmåga återställas.
Läs mer på https://roi.socialstyrelsen.se/fmb
Särskilda faktorer att uppmärksamma vid bedömning
Behandlingsinterventioner vid depression och nedstämdhet
Följande förslag på interventioner är sådana metoder som visat sig vara effektiva hos personer med nedstämdhet och depressivitet. Val av interventioner bör göras utifrån patientens behov och förmåga och anpassas därefter.
Psykoedukation
Rådgivning vid nedstämdhet
- Beteendeaktivering kan förbättra måendet hos deprimerade patienter som fastnat i undvikande och passivitet.
- Fysisk aktivitet har i de flesta fall en starkt positiv inverkan vid nedstämdhet. Rekommendation är att träna medelintensivt i minst 45 minuter 3 ggr per vecka. Om patienten inte tränat alls på länge börja med dagliga promenader på åtminstone 30 minuter och öka gradvis.
- Regelbundna närigsrika måltider. Se till att äta frukost, lunch och middag vid ungefär samma tid. Ät gärna 2-3 mellanmål om dagen.
- Strukturerad problemlösning. Depression kan göra att vi lättare fastnar i negativa grubblerier och får svårare att lösa problem. Arbeta med strukturerad problemlösning.
- Hantera sömnproblem. Sömnen kan påverkas vid nedstämdhet. God sömnhygien, stimuluskontroll och regelbunden schemalagd sömn.
- Risk- och missbruk. Risken att drabbas av depression ökar starkt vid hög alkoholkonsumtion. Minska alkoholkonsumtionen så mycket som möjligt. Är det svårt kan patienten prova att halvera sin konsumtion som start.
- Relationsproblem. Nedstämdhet kan bero på svårigheter i relationer. Kanske har patienten svårt att kommunicera sina behov. Hjälp patienten förbättra sina kommunikationsfärdigheter.
Rekommendationer
- Utforma i samråd med patienten en plan för lämpliga beteendeförändringar. Följ upp planen och måendet, och justera planen vid behov.
- Uppmuntra och följ upp motion (3 x 45 min pulshöjande aktivitet per vecka).
Behandlingsramar
- Boka in uppföljning inom 1-2 v. Vid snabb förbättring kan besöken glesas ut eller avslutas, samtidigt som patienten uppmuntras att själv höra av sig vid försämring.
Screening för trauma.
Vid undvikanden/isolering/minskad aktivitet:
- Aktivitetsdagbok
- Kartlägga och utmana undvikanden
- Beteendeaktivering
Vid negativa tankar och oro:
- Kognitiv defusion
- Orosstund
- Problemlösning
- Medveten närvaro
- Andnings- och avslappningstekniker
Vid sömnproblem:
- Om sömn
- Sömnhygien & stimuluskontroll
Vidmakthållandeplan
Psykoedukation vid depression
Ge patienten ökad förståelse för sitt mående och sin specifika situation samt möjlighet till förändring.
- Utgå från patientens symtom på depression och beskriv hur dessa kan bidra till att depressionen uppkommer och vidmakthålls. Använd förslagsvis depressionsmodell som stöd.
- Beskriv hur depression kan minskas genom att patienten minskar undvikandebeteenden och ökar aktivering i vardagen.
Tillhörande patientmaterial:
Om depression
Depressionsmodell
Aktivitetsregistrering
Syfte: Undersöka samband mellan patientens aktiviteter och sinnesstämning.
- Ge rational för hur beteenden och sinnesstämning hänger ihop och påverkar varandra samt varför det kan vara relevant att undersöka detta.
- Patienten kan uppmuntras till att reflektera över följande frågor:
- Vad gör du vanligtvis när du känner dig nedstämd?
- Hur påverkas din sinnesstämning av vad du gör?
- När mår du som bäst? Vad gör du då?
- När mår du som sämst? Vad gör du då?
Vid uppföljning: Utvärdera arbetet med aktivitetsdagboken, har patienten kunnat urskilja något mönster? Har hen lärt sig något av att föra aktivitetsdagbok? Vad tror patienten själv den behöver förändra framöver?
Formulera utifrån detta planering för hur patienten kan arbeta vidare på egen hand alternativt plan för vidare behandlingskontakt.
Tillhörande patientmaterial:
Aktivitetsdagbok (enkel)
Aktivitetsdagbok (med instruktioner m.m.)
Kartlägga och utmana undvikanden
Syfte: Identifiera, skapa förståelse för samt formulera plan för att förändra sådana beteenden som skapar problem på sikt.
- Ge/repetera rational för hur beteenden och sinnesstämning hänger ihop och påverkar varandra.
- Använd valfri mall/metod för att hjälpa patienten att analysera problemsituationer relaterade till nedstämdheten. Gå igenom vad som sker i situationen, vad patienten upplever (tankar, känslor, fysiologiska påslag) samt hur patienten agerar. Hjälp patienten genom att validera och normalisera adekvata beskrivningar av reaktioner och beteenden men lyft även genom att undersöka konsekvenser av agerande hur det blir eller inte blir hjälpsamt på sikt.
Exempel
- Ge utifrån behov och intresse hos patienten rational för beteenden samt positiv och negativ förstärkning och försvagning.
- Utgå från analysen för att undersöka alternativa responser och vilka konsekvenser dessa skulle kunna leda till. Formulera sedan en plan för att genomföra och utvärdera den alternativa responsen. Exempelvis genom beteendeexperiment.
- Har patienten svårt att identifiera situationer relaterade till nedstämdheten kan hen förslagsvis börja med att fylla i en aktivitetsdagbok för att undersöka situationer där sinnesstämning påverkar beteende.
Tillhörande patientmaterial:
Om beteenden
Funktionell analys (ABC)
Funktionell analys (STORK)
Underskott & överskott
Beteendeexperiment
Beteendeexperiment (inklusive instruktioner)
Beteendeaktivering
Arbete med mål och värderingar
Kognitiv defusion
Orosstund
Problemlösning
Medveten närvaro
Andnings- och avslappningstekniker
Hantera sömnproblem
Vidmakthållandeplan
Farmakologisk behandling
- Vid måttlig till svår depression rekommenderas SSRI eller KBT-behandling. Ju svårare depression desto bättre effekt av SSRI. I vissa fall är det motiverat med en kombinationsbehandling. Observera att de inte ska sättas igång samtidigt då det omöjliggör en utvärdering av respektive intervention.
- Vid medelsvår till svår depression eller vid utebliven effekt av KBT-behandling för depression bör medicinering diskuteras och erbjudas. Hänvisa till eller hjälp patienten med läkartid på vårdcentral.
Förekomst
Varannan kvinna
drabbas någon gång i livet
Var fjärde man
drabbas någon gång i livet
En av femton
personer drabbas varje år
En av åtta mammor
drabbas efter en förlossning
Personer över 65 år
löper högre risk att drabbas
Somatisk sjukdom
ökar risk att drabbas
Uppkomst och utveckling
Depressionssymtom kan uppstå som en naturlig reaktion på olika livshändelser och går ofta över av sig själv. För att kallas depression behöver därför tillståndet ha varat i minst två veckor och påtagligt sänkt patientens funktionsnivå.
Tillståndet kan uppkomma plötsligt (exempelvis som en reaktion på en förlust eller livsförändring) eller gradvis under en längre tid (vilket kan göra det svårare för personen att själv lägga märke till förändringen).
Tillståndet kan vara episodisk och uppträda en gång eller recidiverande och återkomma flera gånger under livet (och särskilt vanligt är detta vid utebliven behandling).
Tillståndet förekommer ofta samtidigt som annan problematik såsom kriser, sorg, stress, utmattning, olika ångesttillstånd ex PTSD, smärtproblematik, missbruk, sömnproblem, ADHD, EIPS, bipolär sjukdom samt olika somatiska sjukdomar (ex. neurodegenerativa sjukdomar och hormonrelaterad problematik) och bristtillstånd (ex. hypotyreos, anemi, B12-brist) vilket kan komplicera problembilden ytterligare.
Depressionssymtom som trötthet utan yttre utlösare kan orsakas av bakomliggande somatiska tillstånd som kan behöva bedömas av läkare.
Artikel senast uppdaterad 9 april 2025 av Mattias Myrälf