Tvångssyndrom

Fr Maja…
Tvångssyndrom
Diagnosspecifik information
Tvångssyndrom, eller OCD (Obsessive-Compulsive Disorder), kännetecknas av olika former av påträngande tankar eller inre bilder som väcker ångest vilken i de flesta fall dämpas genom olika former av tvångshandlingar. Tvångstankarna har ofta olika teman som exempelvis att råka skada någon annan, att bli kontaminerad eller att känna starkt behov av ordning och symmetri.
Tvångssyndrom kan blir mycket hindrande för individen och samtidig depression är vanligt. Personer med tvångssyndrom upplever ofta hög grad av skam- och skuldkänslor, inte minst i de fall då tvångstankar berör mer tabubelagda områden som exempelvis sex och sexualitet.
Tvångssyndrom debuterar ofta i barndomen/tonåren och prevalensen är ca 2 %.
Symtombild
Tvångssyndrom kännetecknas av
- Återkommande, påträngande och icke-önskade tankar, impulser eller inre bilder som medför ångest/lidande och/eller
- upprepade konkreta handlingar eller mentala handlingar i syfte att förhindra eller minska ångest.
Tvångssyndrom kan specificeras utifrån grad av insikt i problematiken (god/hygglig insikt, bristande insikt eller utan insikt/med vanföreställningar).
Socialstyrelsens riktlinjer för behandling av tvångssyndrom
Psykologisk behandling med exponering med responsprevention (kognitiv beteendeterapi) bör erbjudas av hälso- och sjukvården för vuxna med tvångssyndrom (prioritet 1). Hälso och sjukvården kan även erbjuda medicinsk behandling med antidepressiva läkemedel för vuxna med tvångssyndrom (prioritet 2).
Socialstyrelsens riktlinjer för sjukskrivning vid tvångssyndrom
https://roi.socialstyrelsen.se/fmb/tvangssyndrom/541
- Vid lindrigt till medelsvårt tvångssyndrom kan sjukskrivning i många fall undvikas.
- Vid medelsvårt till svårt tvångssyndrom kan arbetsförmågan vara tillfälligt nedsatt. Sjukskrivningstiden bör vara kort, upp till åtta veckor, överväg partiell sjukskrivning.
- Vid svårt tvångssyndrom kan sjukskrivning upp till sex månader heltid, alternativt partiell sjukskrivning behövas.
- Vid svårt tvångssyndrom när samtliga behandlingsinsatser har haft utebliven effekt kan arbetsförmågan vara permanent nedsatt.
Vanliga funktionsnedsättningar & aktivitetsbegränsningar
https://folkhalsaochsjukvard.rjl.se/dokument/evo/e8bc937c-da80-4b55-8dbe-a1c680b6f5a7?pageId=33165
Diagnoskoder
Tvångssyndrom präglat av tvångstankar F42.0
Tvångssyndrom präglat av tvångshandlingar [tvångsritualer] F42.1
Tvångssyndrom, ospecificerat F42.9
Bedömningsunderlag
Problemanalys:
- Förekommer återkommande, ihållande tvångstankar (impulser/inre bilder)?
Upplevs dessa som påträngande, oönskade och/eller medför de lidande för patienten?
- Förekommer upprepade tvångshandlingar (mentala/konkreta)? Syftar dessa till att förhindra/minska lidande?
- Hur tidskrävande är tankarna/handlingarna?
Hur tidskrävande tankarna/handlingarna är för patienten är ett mått på i vilken grad dessa går ut över patientens vardag och livskvalitet. Att tankarna/handlingarna är tidskrävande är ett diagnoskriterier.
- På vilka sätt går problematiken utöver patientens funktion och livskvalitet?
- Har patienten pågående medicinering för problematiken?
Patienten bör, om möjligt, inte använda specifikt ångestdämpande psykofarmaka under exponeringsbehandling, detta kan dock i vissa fall vara nödvändigt för att exponering överhuvudtaget ska kunna påbörjas.
- Behandlarens egen observation av patient: noteras tvång i rummet?
Kontextuell analys:
- Hur påverkas anhöriga av patientens problematik?
I vilken grad anhöriga kan beskrivas som ”medberoende” i tvångsproblematiken är viktig information för vidare behandling då detta kan vara en vidmakthållande faktor i patientens problematik.
Analys av hanteringsstrategier:
- Hur hanterar patienten vanligtvis problematiken?
Undersök med hjälp av funktionell analys/beteendeanalys hur dessa strategier påverkat patienten. - Vad har patienten själv gjort för att försöka förändra sin situation?
Har patienten testat några interventioner på egen hand eller tillsammans med tidigare behandlare, undersök i sådant fall utfall och konsekvenser på kort och lång sikt.
Differentialdiagnostik
GAD – patientens oro bedöms generell och inte kopplat till specifika teman.
Dysmorfofobi – patientens oro bedöms kopplad enbart till dennes utseende och “rädsla för att vara ful”.
Samlarsyndrom (hoarding) – patientens problematik bedöms kopplad enbart till svårigheter att skiljas från ägodelar. Samsjuklighet med samlarsyndrom är vanligt hos personer med tvångssyndrom.
Dermatillomani/trichotillomani – patientens problembeteende begränsas till hår- eller hudplockning.
Ätstörning – patienten har ett ritualiserat ätbeteende som förklaras bättre av ätstörningsproblematik.
Tvångssyndrom är vanligt förekommande hos personer med autismspektrumtillstånd, tics och schizofreni.
Bedömningsinstrument
Vid behov administrera något av följande skattningsformulär för vidare informationsinsamling:
OCI-R (mäter allvarlighetsgrad av tvångssyndromssymtom)
Y-BOCS (identifierar form av tvångstankar och -handlingar samt mäter allvarlighetsgraden av tvångssyndromssymtom)
Komplettera vid behov din bedömning med skattningsformulär avseende annan problematik t.ex. nedstämdhet eller stressrelaterad ohälsa.
Förklaringsmodeller
Tvångstankar ökar ångest, tvångshandlingar minskar ångest
Tvångscirkeln
Behandlingsinterventioner vid tvångssyndrom
Följande förslag på interventioner är sådana metoder som visat sig vara effektiva hos personer med tvångssyndrom. Val att interventioner bör göras utifrån patientens behov och förmåga och anpassas därefter.
Psykologisk behandling vid tvångssyndrom upplevs ofta mycket krävande, både emotionellt och tidsmässigt. Detta kan kräva att patienten gör vissa anpassningar i livet under behandlingens gång, motivation är en viktig aspekt, undersök patientens vilja att prioritera behandling just nu.
Psykoedukation
Kartlägga och utmana beteenden relaterade till tvångssyndrom
Exponering med responsprevention
Övriga strategier utifrån behov:
- Medveten närvaro
- Rutiner
- Stresshantering
Vidmakthållandeplan
Psykoedukation
Syfte: Ge patienten ökad förståelse för tvångssyndrom, sin specifika situation samt möjlighet till förändring.
- Beskriv vanliga symtom och upplevelser vid tvångssyndrom.
- Gå igenom vanlig uppkomst och vidmakthållande, utgå förslagsvis från tvångscirkeln.
- Beskriv syfte och mål med behandlingen i form av att identifiera patientens underskott och överskott samt att genom exponering med responsprevention (ERP) närma sig sådant som triggar ångesten utan att använda sig av sina vanliga hanteringsstrategier.
- Utgå från patientens symtom och upplevelser vid genomgång av psykoedukation.
- Informera patienten om behandlingsplan och upplägg på kontakten utifrån vårdenhetens specifika förutsättningar och överenskommelser.
Tillhörande patientmaterial:
Om tvångssyndrom
Kartlägga och utmana beteenden relaterade till tvångssyndrom
Syfte: Identifiera, skapa förståelse för samt formulera plan för att förändra beteenden relaterade till tvångsproblematiken som skapar problem på sikt.
- Ge rational för hur beteenden, tankar, känslor och fysiologiska påslag hänger ihop och påverkar varandra.
- Undersök vilka specifika situationer som blir problematiska för patienten och hur patienten agerar i situationen. Gå igenom följande frågor
Vilka tankar kan patienten identifiera i situationen?
Vilka känslor och/eller fysiologiska påslag leder dessa till?
Vilket beteende utför patienten?
Vilka konsekvenser får beteendet på kort och på lång sikt? - Ge psykoedukation för vanliga beteenden relaterade till tvångssyndrom såsom undvikande av sådant som tenderar att trigga tvångstankar och tvångshandlingar samt synliga och osynliga (t.ex. inre ritualer/ramsor) tvångshandlingar i syfte att minska ångestpåslag. Hjälp patienten att identifiera sådana beteenden hos sig själv.
- Ge utifrån behov och intresse hos patienten rational för beteenden samt positiv och negativ förstärkning och försvagning.
- Undersök alternativa beteenden och vilka konsekvenser dessa skulle kunna leda till på kort och lång sikt. Formulera plan för patienten att utmana sitt beteende. Detta kan förslagsvis göras genom beteendeexperiment.
Tillhörande patientmaterial:
Om beteenden
Funktionell analys (ABC)
Funktionell analys (STORK)
Underskott & överskott
Beteendeexperiment
Beteendeexperiment (inklusive instruktioner)
Exponering med responsprevention
Syfte: Skapa en nyinlärning relaterat till att kunna hantera ångest utan att använda sig av tvångshandlingar i syfte att minska grad av obehag.
- Ge rational för exponering med responsprevention. Exponering kan delas upp i primär, sekundär och preliminär exponering. Primär exponering innebär att exponera för tvångstanken, sekundär innebär att exponera för tänkt hotscenario och preliminärt innebär att exponera för tanken att genomföra den inplanerade in vivo-exponeringen.
- Utgå från patientens undvikandebeteenden för att skapa en exponeringshierarki. Vid förekomst av flera olika teman skapas olika hierarkier.
- Planera för utförande och utvärdering av exponering. För patienter med stora svårigheter att minska tvångshandlingar formuleras planering för gradvis minskning av tvångshandlingar. Kom överens om tydliga regler för i vilken mån patienten får använda sig av ångestlindrande handlingar t.ex. antal handtvättar/dag.
- Repetera alternativa beteenden till patientens säkerhetsbeteenden, patienten behöver exponera för ångestväckande situationer/företeelser utan att använda sig av sina tidigare hanteringsstrategier.
Vid behov:
- Imaginativ exponering (om ångesttemat är t.ex. sjukdom eller långt bort i tiden).
- Kognitiva metoder
Vid behov kan vi arbeta med kognitiva metoder i syfte att ifrågasätta betydelsen av tankar och antaganden kopplade till exponering, patientens ansvar för sådant som skulle kunna ske om hen inte neutraliserar genom tvångshandlingar o.s.v.
OBS! Notera att kognitiva metoder endast används som tillägg till ERP vid behov, metoden ska ej genomföras som enda intervention.
Tillhörande patientmaterial:
Registrering av exponering vid tvångssyndrom
Exponering in-vivo
Exponeringshierarki
Exponering in-vivo planera & utvärdera
Exponeringstips
Medveten närvaro
Syfte: Öka patientens förmåga att vara närvarande i det som sker i stunden.
- Ge psykoedukation för medveten närvaro, betona att färdigheten är en färskvara som vi behöver träna på regelbundet.
- Hjälp patienten hitta exempel på situationer i den egna vardagen då den kan eller behöver träna på färdigheten medveten närvaro.
Nedan följer några förslag på övningar i medveten närvaro att göra tillsammans med patienten.
- Tre fönster
Rita upp tre fönster för patienten, dessa representerar dåtiden, nutiden och framtiden. Undersök vilket fönster patienten oftast ser ut genom? T.ex. framtidsfönstret vid oro eller dåtidsfönstret vid ältande. Samtliga fönster är viktiga. Vi behöver kunna minnas, dra nytta av erfarenheter, planera och förbereda oss. Det kan dock bli problematiskt om patienten inte kan styra vilket fönster den vill se igenom. Steg ett är att uppmärksamma patienten på detta. - Notera tre saker
Be patienten notera tre saker den hör, tre saker den ser och tre saker den kan känna. För att kunna genomföra övningen krävs att patienten är här och nu och aktivt riktar sin uppmärksamhet mot olika specifika mål.
Tillhörande patientmaterial:
Medveten närvaro
Rutiner
Syfte: Vid behov underlätta för patienten att skapa och upprätthålla sunda vanor och rutiner.
- Rådgivande samtal med patienten inom relevanta livsstilsområden såsom sömn, kost, fysisk aktivitet och återhämtning. Med hänvisning till att brister rutiner och återhämtning ofta leder till ytterligare svårigheter att hantera redan existerande tvångsproblematik.
- Utgå vid behov utifrån funktionell analys, hjälp patienten undersöka underskott och överskott samt konsekvenser av beteenden.
- Hjälp patienten att ta kontakt med t.ex. hälsomottagning eller livsstilssköterska om behov för detta framkommer.
Stresshantering
Syfte: Hjälpa patienten hitta strategier för att hantera tilltagande stress i samband med bristande återhämtning.
- Ge rational för hur ökad stress i samband med bristande återhämtning i många fall ökar risk för försämring i tvångsrelaterade problem.
- Hjälp patienten hitta strategier för hantera stress samt planera för återhämtning. Se vid behov avsnittet “stress och utmattning” för mer information.
Tillhörande patientmaterial:
Vad händer i kroppen vid långvarig stress
Kartlägg din stress
Mina stressbeteenden
Återhämtning
Min återhämtning
Vidmakthållandeplan
Syfte: Underlätta för patienten att arbeta vidare med hjälpsamma strategier och minska risk för återfall i tvångsproblematiken.
- Sammanfatta behandlingen och undersök vilka lärdomar patienten har med sig. Detta bör göras oavsett hur lång kontakten varit eller vilka interventioner som arbetats med.
- Beskriv för patienten att symtomfrihet inte är målet med behandlingen.
- Hjälp patienten att formulera en plan för hur den kan hantera eventuella bakslag eller återfall.
- Planera eventuell uppföljning utifrån behov, förslagsvis en telefonuppföljning om några veckor eller månader. I många fall kan patienten själv ansvara för att boka in en ny kontakt längre fram om behov uppstår.
Tillhörande patientmaterial:
Vidmakthållandeplan
Tips till patient för egenvård
Nedan följer förslag på egenvårdande insatser för patienter med lindrigare besvär samt patienter som bedöms lämpliga att arbeta vidare på egen hand med eventuell uppföljning på vårdcentral.
- Fri från tvång – Asplund & Rosengren
Vill du som behandlare läsa på mer om tvångssyndrom?
- https://www.vardochinsats.se/depression-och-aangestsyndrom/
Från Manualguiden:
Kartläggning
Bekanta er med patientens tvång
Behandlingen inleds med att du visar ett intresse för patientens tvång. Det finns en risk att missa delar av patientens tvång, vilket kan förhindra förbättring, så var inte rädd för att parkera ett tag i kartläggningen och försäkra dig om att du fått med allt.
Mål
- En delad förståelse av hur patientens obehagstankar, tvångshandlingar och tankar därom relaterar till varandra.
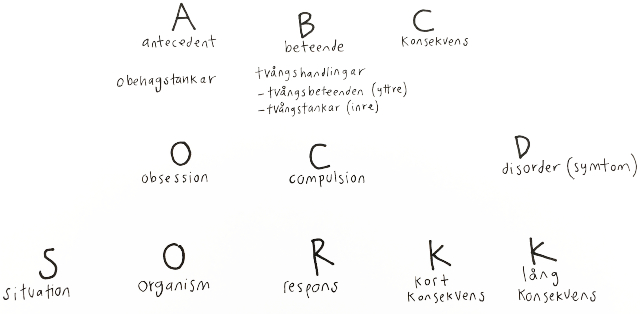
Kartlägg följande 4 områden (A-D)
A. OBEHAGSTANKAR (obsessioner)
1) Vilka obehagstankar besväras patienten av? En obehagstanke är en tanke, bild eller impuls som är antecedent för tvångshandlingen.
”Vad händer inom dig precis innan du tvångar?”
2) Vad triggar obehagstankarna? Kan vara både inre och yttre stimuli.
”Ok, du tänker att du har HIV. Vad triggar tanken på att få HIV?”
B. TANKAR
3) Vad tänker patienten ska hända om hen kommer i kontakt med en trigger? Det ger för förståelse för patientens undvikanden.
”Vad tror du ska hända om du tar i ett dörrhandtag?”
4) Vad har patienten för tankar om obehagstankarna? Kan exempelvis vara ”att tänka X är samma sak som att göra/vilja X”.
Ibland har patienter svårt att redogöra för hur de tänker om sina tankar. Då kan man behöva lyssna efter tankar i ”bakgrunden” alternativt läsa av patientens kroppsspråk och fråga om det. Om patienten exempelvis säger ”jag hatar att tänka på att skada mina barn” så kan du fråga vad som är hemskt med att tänka så.
”Är det nästan som att du tänker att dina tankar definierar dig och att du därför måste tänka goda tankar?”
5) Hur länge tror patienten att obehaget kommer att hålla i sig?
C. TVÅNGSHANDLINGAR (compulsioner)
Tvångshandlingar är ett undvikande som patienten känner sig tvungen att utföra. Ta reda på vilka undvikanden hen ägnar sig åt i närvaron av obehagstankarna. Undvikandena kan delas in i tre varianter:
6) Passivt undvikande. Finns det situationer eller platser som antas orsaka obehag eller negativa konsekvenser och som patienten undviker? Exempel: offentliga toaletter.
”Finns det platser eller situationer du undviker helt?”
”Vad hade du gjort mer av om du inte hade tvång?”
7) Tvångsbeteenden (overt). Vilka beteenden som är synliga för andra genomför patienten i närvaron av obehagstankarna? Exempel: att tvätta händerna.
”Om jag var en fluga på väggen, vad hade jag sett efter att du har den obehagstanken?”
8) Tvångstankar (covert). Vilka beteenden som bara är synliga för patienten genomför patienten i närvaron av obehagstankarna? Ofta är syftet att ”neutralisera” obehagstanken. Är en slags tröstetanke. Exempel: att intala sig själv att HIV inte smittar via hudkontakt eller att tänka ”jag är frisk”.
”Vad brukar du göra uppe i huvudet när du har en obehagstanke?”
”Finns det saker du känner dig tvungen att tänka?”
D. ÖVRIGA FRÅGOR
9) Vilka negativa konsekvenser har tvånget i patientens liv?
10) När uppstod problemet?
11) Har patienten gått i terapi förut för tvånget? Vad hjälpte (inte)?
Psykoedukation om tvång
Fakta och myter om tvång
Berätta följande om tvång
- Skillnaden mellan obehagstankar (obsessioner) och tvångshandlingar (compulsioner).
Obehagstankar definieras som påträngande tankar (även bilder eller impulser) som väcker obehag och upplevs som ofrivilliga. Obehagstankar (obsessioner) kan triggas av yttre och inre stimuli, ibland tillsynes från ingenstans. Det händer alla. Tvångshandlingar är ett beteende (inre eller yttre) som följer på obehagstanken och som ofta minskar obehaget. Tvångshandlingar upplevs ofta som mer frivilliga eller viljestyrda. Tvångshandlingar är i regel överdrivna och ologiska i relation till tvångstanken.
OBS! Du behöver inte använda samma terminologi som manualguiden. Vissa föredrar olusttanke el dyl. Det viktiga är att ni talar samma språk och att ni är överens om det funktionella sambandet mellan antecedenter, beteenden och dess konsekvenser.
- Hjärnan är ett konstnärligt organ som kan konstruera både goa semestervisioner men också skräckfilmsmanus. Det senare är vanligt vid tvång; att hjärnan konstruerar skrämmande obehagstankar som dock aldrig är mer än bara tankar.
- Det är vanligt att ha påträngande, obehagliga tankar. Alla har påträngande och kanske lite knäppa tankar ibland. Behandlaren rekommenderas att dela med sig av sina egna obehagliga tankar.
- Personer med tvång tolkar ofta obehagstankarna som meningsfulla, snarare än som ”brus”. Problemet är alltså inte obehagstankarna i sig utan hur patienten relaterar till dem. Obehagstankarna i sig ska alltså inte modifieras i terapin.
- Felaktiga tolkningar av obehagstankarna kan leda till tvångshandlingar. Exempelvis om man tror att “att tänka X är att vilja X” eller att man tror att obehagstanken inte försvinner förrän man utfört tvångshandlingen.
- Ångest är normalt och är en del av kamp- och flyktresponsen som skyddar mot fara utan att vara farlig i sig.
- Terapin är krävande men tvånget kan bli livslångt om det inte behandlas.
CHECKPOINT!
- Patienten kan skilja mellan obehagstankar och tvångshandlingar.
OBS: Tvångssyndrom som diagnos definieras genom den funktionella relationen mellan obehagstankar som väcker obehag och tvångshandlingar som syftar till att minska obehaget.
Översikt av olika terminologi för funktionell koncepsualisering av tvång
Psykoedukation om vidmakthållande och funktion
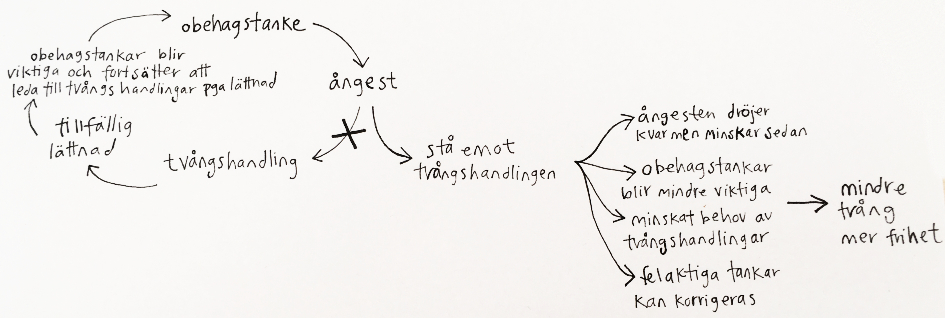
Vad håller tvånget vid liv?
Diskutera hur tvånget vidmakthålls genom följande processer
- Undvikanden gör att felaktiga tankar inte kan korrigeras.
Ett exempel kan vara ”Ove och vampyrerna” som handlar om en man som viftar med armarna för att han tänker att viftandet håller vampyrerna borta. Så länge han viftar (undvikande) så korrigeras inte hans felaktiga tanke.
- Undvikande blockerar tillvänjning/habituering. Man kan exemplifiera med spindelfobi och prata om hur man inte lär sig att tolerera rädslan om man alltid flyr från spindlar.
- Bevakande uppmärksamhet (hypervigilans) på stimuli relaterat till tvånget. Det ökar sannolikheten för att upptäcka ”hot”. Du kan fråga om patienten känner igen sig i att bli mer bevakande av magen när det är magsjukesäsong och att man då kan tolka minsta magkurr som magsjuka.
- Kamp- och flyktresponsen som aktiveras vid det upplevda hotet kan tolkas som att ”hotet” de facto är farligt. Kroppens reaktion används alltså som ett bevis för farligheten (även om det är ett falskt alarm). Det är ett slags känslotänkande: ”jag blir rädd, alltså är det farligt”.
- Skammen och döljandet av obehagstankar för andra gör att de inte motbevisas.
- Att försöka kontrollera eller trycka bort tankar leder till att de istället ökar. Det kan illustreras genom att be patienten att inte tänka på något i en minut (t ex en grön isbjörn) och utvärdera hur det gick.
Tvångets onda cirkel och hur den kan brytas
Berätta om tvångets funktion
- Berätta gärna att tvång definieras funktionellt; genom att i närvaron av en obehagstanke genomföra en tvångshandling (ett undvikande) för att få en kortsiktig “vinst”. Normalisera detta.
- Berätta gärna att varje vinst (t ex lättnad) gör att tvångshandlingen förstärks, dvs. den blir vanligare. Det gör att patienten kommer att få se mer tvångshandlingar i livet, vilket i nästa led gör att hen får mindre av andra beteenden (t ex socialt umgänge).
- Berätta att tvångshandlingar kan ta sig många olika uttryck, mao: formen kan variera även om funktionen är densamma. Exemplifiera gärna genom att be patienten komma på tre olika sätt som ledsenhet kan undvikas på (t ex äta chips, dricka öl och jogga). Exemplifiera gärna också att samma beteende, som att äta chips, kan ha olika funktioner (t ex att minska ledsenhet, bli mätt och gå upp i vikt).
- Berätta att behandlingen undersöker vad som händer om patienten avstår från sina tvångshandlingar (responsprevention).
TIPS! Utgå gärna från en nylig situation där patienten tvångat och låt hen vara aktiv och själv beskriva kortsiktiga och långsiktiga konsekvenser, snarare än att berätta vilka konsekvenser tvångshandlingar brukar ha.
CHECKPOINT!
- Patienten kan förstå skillnaden mellan funktion och form (topografi).
- Patienten kan redogöra för skillnaden mellan korta och långa konsekvenser av sina tvångshandlingar.
Självregistrering
Gör det omedvetna medvetet
Patientmeterial för självregistrering.
Ge rational
- Den hjälper oss att veta vilka situationer som leder till tvångshandlingar och hur lång tid de tar.
”Om du ska ändra dina köpvanor för att spara pengar så behöver du ta reda på i vilka situationer du brukar göra åt pengar och hur mycket du de facto spenderar...
- Hjälper patienten att upptäcka tvångshandlingar som hen inte var medveten om.
…då kanske du uptäcker “dolda” och vanemässiga utgifter som du inte hade tänkt på förut.
- En baslinjemätning som hjälper oss att utvärdera huruvida terapin fungerar.
…och för att ta reda på om du faktiskt sparar pengar när du ändrar dina köpvanor behöver du registrera dina utgifter före och efter förändringen.
Be patienten registrera tvångshandlingar
Välj vilka tvångshandlingar som ska registreras som hemuppgift. Ge gärna följande instruktioner för registreringen:
- Titta på klockan för att ta mäta tidsåtgången för tvångshandlingen istället för att gissa.
- Registrera direkt efter tvångshandlingen istället för mot slutet av dagen. Det är lätt att glömma annars.
- Skriv kort vad som triggade/aktiverade tvångshandlingen.
För att träna registrerandet bör patienten göra minst en registrering redan under sessionen.
Gå igenom självregistreringen
Gå igenom registreringen i början av nästa session. Lägg ca 10 minuter på detta. Erbjud hjälp med eventuella svårigheter med registreringen.
- Notera vilka stimuli som triggat/aktiverat tvångshandlingen. Dessa stimuli kan användas för exponeringen.
- Fråga om hen blev förvånad över något, t ex tidsåtgången. Om det väcker obehag kan du elda på det för att öka patientens motivation att förändras.
”Ah, så du säger att tvånget gick ut över din familj. Hur reagerar du på det, nu med mig?”
- Du kan fasa ut självregistreringen mot slutet av behandlingen.
Adressera problematiska tankar (vid behov)
Realitychecka patientens tankar
Manualen menar att terapin måste justera felaktiga tankar, exempelvis tankar om att få HIV av att ta i dörrhantag. Sådana tankar ska primärt adresseras genom ERP, snarare än kognitiv omstrukturering. Men som komplement till ERP kan du omstrukturera tankar som vidmakthåller tvånget eller som försvårar behandlingen. Kognitiv omstrukturering kan t ex vara motiverat om patienten ogärna exponerar pga tanken att exponering för mordiska tankar (obehagstanke) kommer att göra att hen mördar (tanke-handling-fusion).
Omstrukturera problematiska tankar
- Välj en specifik tanke som ska omstruktureras
Skriv gärna tanken på tavlan. Validera känslorna kopplade till tanken.
”Om du tänker att exponeringen ska göra att du mördar någon så förstår jag att du blir skrämd.”
- Be om lov att undersöka tanken närmare.
- Omstrukturera tanken.
Använd gärna sokratiska frågor för omstruktureringen. Observera dock att flera av tankarna nedan går att adressera med exponering eller beteendeexperiment.
”Bara så att jag får en objektiv bild; skulle din partner säga att du är en person som brukar agera våldsamt?” [fråga om bevis för tanke-handling-fusion]
Nedan listas vanliga problematiska tankar och förslag på hur de kan omstruktureras.
Vanliga problematiska metakognitioner
- Mitt tänkande är omöjligt att kontrollera
- Tankar måste kontrolleras
- Tankar är självdefinerande
- Tankar är sanna
- Tankar är viktiga
- Jag måste tänka rätt (perfektionism)
- Tanke-handling-fusion
Dvs att tro att ”tankar orsakar handlingar” eller ”jag vill det jag tänker” – dvs en slags tankefälla. Den kan bero på att det ofta är så att man tänker på det man ska göra eller det man vill innan man gör det.
Ytterligare problematiska tankar som kan behöva omstruktureras
- Överansvar. Att tro sig ha ansvar för och makten att förhindra negativa händelser. Kan vara ett slags magiskt tänkande.
- Överskattning av hot (katastrofiering). Ens katastroftankar bedöms vara sannolika och katastrofen antas vara svår att copa med.
- Intolerans för ovisshet. Alltså att situationer där det är osäkert vad som kan hända bedöms vara obehagliga och negativa.
- Negativa tolkningar av känslor. T ex att ens ångest ej kommer att gå över.
Exempel på sokratiska frågor
- Vad säger dig din erfarenhet?
- Vad talar för respektive mot att det är sant?
- a) Har du något bevis? b) På vilket sätt är det ett bevis?
- Hur tror du att andra tänker?
- Vad innebär [begrepp]? Be patienten definiera begreppet, t ex ”viktig” eller ”sant”.
- Vad är det värsta med att x är sant? Hur kan det hanteras?
- Vad har det kostat dig att tänka på det sättet?
Ytterligare exempel på mer specifika sokratiska frågor
- Kan ”goda personer” också ha fula tankar ibland?
- Hur går det till när en tanke orsakar något?
- Hur kommer det sig att man kan ha mordiska tankar utan att mörda?
- Tror du att onda personer brukar oroa sig för att de är onda?
- Vad säger dig din erfarenhet om huruvida du agerat på dina tankar?
- Be patienten berätta om någon hen vet inte har några omoraliska tankar och fråga om det innebär att personen automatiskt är moralisk.
Utför experiment under sessionen
Exempelvis kan patienten får hålla i ett ömtåligt förmål och tänka att hen kastar det i golvet eller på behandlaren (pat får gärna ”testkasta”). Eller så kan patienten tänka att hen önskar att behandlaren bryter benet, dör i en trafikolycka, osv.
Ge rational för exponering
Pitcha tvångets motgift
Ge rational för ERP
”Exponering med responsprevention är som att ha på sig en sticksig tröja utan att klia. Vad brukar hända efter ett tag?”
- Ge gärna ett exempel på ERP.
Ta gärna ett annat exempel än patientens tvång såsom hundfobi, det blir mindre skrämmande. Låt helst patienten själv göra kopplingen mellan ERP vid hundfobi och ERP vid tvång.
- Förklara att ERP är den mest effektiva behandlingen av tvång. Betona hur viktigt det är att exponera utan undvikanden för att verkligen få resultat.
- Förklara att det finns yttre (situationell) och inre (imaginär) exponering och att båda ofta behövs.
- Förklara syftet med ERP: 1) att få erfara att obehagstankar är tolererbara även utan undvikanden, 2) att få erfara att obehaget brukar minska över tid, 3) få testa ens katastroftankar.
- Kolla gärna av patientens förståelse av ERP innan ni går vidare.
”Är det OK om jag bara kollar av så att vi är på samma blad här? Vad skulle du säga till din flickvän att syftet är med ERP ikväll när hon kommer hem från jobbet?”
Förbered exponering
Kratta manegen för nyinlärning
Skapa en exponeringslista (ångesthierarki)
- Listan bör innehålla ca 10-20 saker som är praktiskt möjliga att exponera för.
- Rangordna exponeringslistan utifrån hur mycket obehag sakerna antas väcka från 0-100. Ange ankarvärden för siffrorna: 0 = “ligga på stranden med en drink”, 100 = värsta obehaget i ditt liv och 50 = mitt emellan.
- Balansera mellan specificitet och variabilitet; alltså att det är specifikt vad som ska exponeras för samtidigt som exponeringen bör gå att variera i olika kontexter.
Exempelvis är “ta på dörrhandtag” specifikt samtidigt som exponeringen kan varieras i olika kontexter (dörrhandtag hos bästa kompisen, på offentliga toaletter, osv).
- Alla specifika stimuli som väcker obehag behöver inte inkluderas (listan kan bli extensiv) samtidigt som alla kategorier av obsessionsstimuli bör inkluderas.
Exempelvis behöver inte alla stimuli som ger obehagstankar om smitta inkluderas på listan (äta buffé, äta mat från gatustånd, osv.) men patienten behöver skriva ner några olika saker inom kategorin “äta där jag inte kan kontrollera hygienen”. Samma sak gäller för andra kategorier, exempelvis “att skada andra”. Där kan ni exempelvis skriva ner: hålla i knivar, köra bil vid skolor, osv.
- Inkludera gärna både inre och yttre triggers för obehagstankarna. Exempelvis både att tänka “jag har HIV” (inre) och att ta på dörrhandtag (yttre).
- Inkludera patientens värsta stimuli, t ex att kissa på en offentlig toalett.
Exponering
Utför nya beteenden
Exponeringen går ut på att närma sig sakerna på exponeringslistan. Arbeta nedifrån och upp eller utifrån vad som höjer livskvalitén mest eller utifrån patientens föredragna prioritering eller välj slumpmässigt från listan (det ger bäst exponering för intolerans för osäkerhet). Patienten bör först exponera sig under sessionen och därefter göra det på egen hand som hemuppgift.
Planera exponeringen
- Exponering: a) Vad ska patienten exponera sig för, b) på vilket sätt och c) hur länge? Viktigt att detta är tydligt, exempelvis ”hålla hela handen runt dörrhandtaget till toaletten i 10 sekunder”.
- Responsprevention: Vilka yttre och inre tvångshandlingar ska undvikas? Ett knep är att utföra beteenden som är oförenliga med tvångshandlingen.
- Prediktioner: Vilka konsekvenser förväntar hen sig på kort respektive lång sikt? Prediktionerna ska vara så konkreta att det efteråt går att avgöra huruvida de slagit in eller ej. Dessa förutsägelser testas under exponeringen och målet är en diskrepans mellan prediktion och utfall (violation of fear expectancy). Notera dock att alla patienter inte har tydliga förutsägelser, i synnerhet inte vid ”incompleteness-känslor”. Då kan förutsägelsen handla om att det kommer att kännas ”fel”.
Exponering
- Patienten exponerar.
- Fråga regelbundet om obehagsnivån under exponeringen (0-100) och hur stark impulsen är att utföra tvångshandlingar.
- Exponera så länge att obehaget börjar minska eller att hen upptäcker att en prediktion inte inträffar (t ex att ångesten inte eskalerar). Det finns därför inga givna tidsramar vad gäller exponeringens varaktighet.
Efter exponeringen
- Återkoppla till prediktionen inför exponeringen. Vad hände? Vad hände inte?
- Vad lärde du dig?
- Gick det att tolerera ångesten?
TIPS!
- Under exponeringen kan du fråga patienten vad som kan öka obehaget för att bryta eventuella subtila undvikanden.
- Efter exponeringen kan du fråga vad som hade kunnat göra exponeringen mer ångestväckande till nästa gång.
- Patienten bör successivt bli mer aktiv när det kommer till att designa och genomföra sina exponeringar – hen ska bli sin egen behandlare.
- Patienten bör först exponera sig i terapin och därefter göra det på egen hand som hemuppgift.
- När patientens tvångshandlingar börjar minska kan ni behöva planera in stimulerande aktiviteter att genomföra istället för tvångshandlingarna, à la beteendeaktivering.
Är patienten ambivalent inför exponering?
Det är vanligt med ambivalens och ca 30 % hoppar av behandlingen.
- Validera och normalisera ambivalensen.
- Fråga vad hen tror blir de korta och långa konsekvenserna av att inte exponera.
- Ge rationalen igen vid behov.
- Betona gärna att patienten är helt fri att välja hur hen vill göra. Hen går i behandlingen för sin egen skull och behöver själv äga beslutet att exponera eller inte.
- Det viktigaste arbetet gör patienten själv mellan sessionerna.
- Patienten behöver träna i de rum där problemen äger rum.
Hemuppgifter
Ge rational för hemuppgifter
- Det viktigaste arbetet gör patienten själv mellan sessionerna.
- Patienten behöver träna i de rum där problemen äger rum.
Förslag på hemuppgifter
- ERP, gärna en gång per dag. Förklara att ERP bör vara en stående hemuppgift när exponering väl påbörjats. Den får gärna vara en fortsättning på exponeringen som genomförts under sessionen, men med variationer.
- Att patienten registrerar de tvångshandlingar som hen inte kunde stå emot.
- Ge gärna patienten materialet protokoll för exponering vid tvång.
Förslag på sessionsstruktur en exponeringssession
- Check in, dvs kolla läget.
- Gå igenom hemuppgifterna. Fråga vad patienten lärt sig.
- Gå igenom patientens självregistrering.
- Genomför exponering. Bör vara den största punkten på agendan eftersom detta är den viktigaste ingrediensen i behandlingsreceptet. Notera att sessionen gärna får vara 60-90 minuter lång.
- Kom överens om en ny hemuppgift
- Planera kort för nästa sessions exponering. Patienten eller behandlaren kan t ex behöva ta med något föremål till sessionen (t ex knivar), eller så behöver ni träffas annorstädes än på mottagningen.
Avslut
Knyt ihop säcken och skiljs åt
- Runda av terapin när tvånget är borta eller har minskat till en stabil nivå utan att det sjunker ytterligare.
- Råd patienten att fasa ut exponeringen gradvis (snarare än tvärt).
- Fråga efter patientens eventuella kvardröjande symtom och hjälp hen att planera för hur de kan adresseras självständigt.
”Så, du kontrollerar dörren 3 gånger innan du lämnar hemmet. Utifrån vad som hjälpt dig i terapin, vilken teknik skulle du råda dig själv att använda för att minska det tvånget?”
- Använd gärna Y-BOCS igen och återkoppla eventuell förändring till patienten.
Sammanfatta behandlingen
- Fråga patienten vad hen lärt sig under behandlingen.
- Fråga öppet om hur behandlingen påverkat livet.
- Samskapa gärna en skriftlig behandlingssammanfattning.
Rekommendera exponering som livsstil
För att minska risken för återfall bör patienten fortsätta att exponera sig regelbundet.
- Uppmuntra patienten att fortsätta att exponera i sin vardag.
Lista gärna tillsammans möjliga vardagliga mini-exponeringar att fortsätta med. Exempelvis ”varje gång jag åker buss ska jag trycka på stoppknappen”, ”jag ska gå på toaletten på jobbet istället för hemma”.
- Rekommendera patienten att fortsätta göra saker ”av nödvändighet” (t ex tvätta händerna kort efter toabesök) snarare än för att ”tvånget vill det”. Be patienten att vara på sin vakt för att utföra handlingar för att minska rädsla, nå visshet eller för att bli kvitt en tanke (dvs att göra saker för att ”tvånget vill det”).
- Uppmuntra självständighet – att patienten blir sin egen behandlare.
Hjälp patienten att ersätta tvånget med annat (vid behov)
Efter avslutad behandling finns det en risk att patienten står handfallen inför all tid som frigjorts när tvånget minskat. Man kan då behöva hjälpa patienten att komma i kontakt med vad hen vill göra.
- Arbeta gärna med beteendeaktivering eller med värderingsarbete à la ACT.
Återfallsprevention
- Berätta om skillnaden mellan bakslag och återfall.
- Förklara att man bör räkna med vissa bakslag.
- Avråd patienten från att ha målet att aldrig utföra någon tvångshandling igen. Förklara att man snarare bör räkna med det och att då tillämpa teknikerna från behandlingen.
- Lista högrisksituationer för bakslag.
Det kan exempelvis vara ökad stress, separation, men även positiva händelser som att flytta.
- Lista vilka varningssignaler som markerar ett bakslag.
Exempelvis minskad villighet inför obehagstankar, ökade tvångshandlingar, att söka återförsäkringar, att tvånget försvårar ens vardag. I närvaron av dessa varningssignaler behöver patienten tillämpa tekniker från behandlingen.
- Skriv tillsammans en konkret plan för vad patienten ska göra när varningssignalen blinkar.
Exempelvis: ”Om jag tvättar händerna i mer än 10 sekunder [varningssignal] ska jag sluta tvätta händerna direkt och istället ta på dörrhandtaget till toaletten samt i det obehag som väcks [konkret ERP-plan]. Sedan ska jag belöna mig själv med min favorit TV-serie [positiv förstärkning].”
Artikel senast uppdaterad 29 februari 2024 av Mattias Myrälf